stampa | chiudi
Giovedì 17 NOVEMBRE 2022
Ecdc: “In Europa più di 35.000 morti l’anno per infezioni resistenti agli antimicrobici”. E di queste circa 11mila avvengono in Italia
Il numero stimato di decessi nel rapporto prende in esame gli anni 2016-2020 e mostra un aumento rispetto alle stime precedenti. L'impatto sulla salute della resistenza antimicrobica (AMR), sottolinea l’Ecdc, è paragonabile a quello dell'influenza, della tubercolosi e dell'HIV/AIDS messi insieme. Consumo italiani di antibiotici leggeremente superiore alla media europea: 17,5 dosi medie assunte giornalmente per 1.000 abitanti a fronte di una media UE/SEE di 16,4 dosi. IL RAPPORTO.
Secondo le stime presentate in un nuovo rapporto pubblicato oggi dal Centro europeo per la prevenzione e il controllo delle malattie (ECDC), più di 35.000 persone muoiono ogni anno a causa di infezioni resistenti agli antimicrobici nei Paesi della dell'UE/SEE.
L’Italia è al secondo posto per numero di morti stimati da infezioni resistenti agli antibiotici con 19 decessi ogni 100mila abitanti pari a crca 11.000 decessi l'anno. Prima di noi la Grecia con 20 decessi ogni 100.000 abitanti.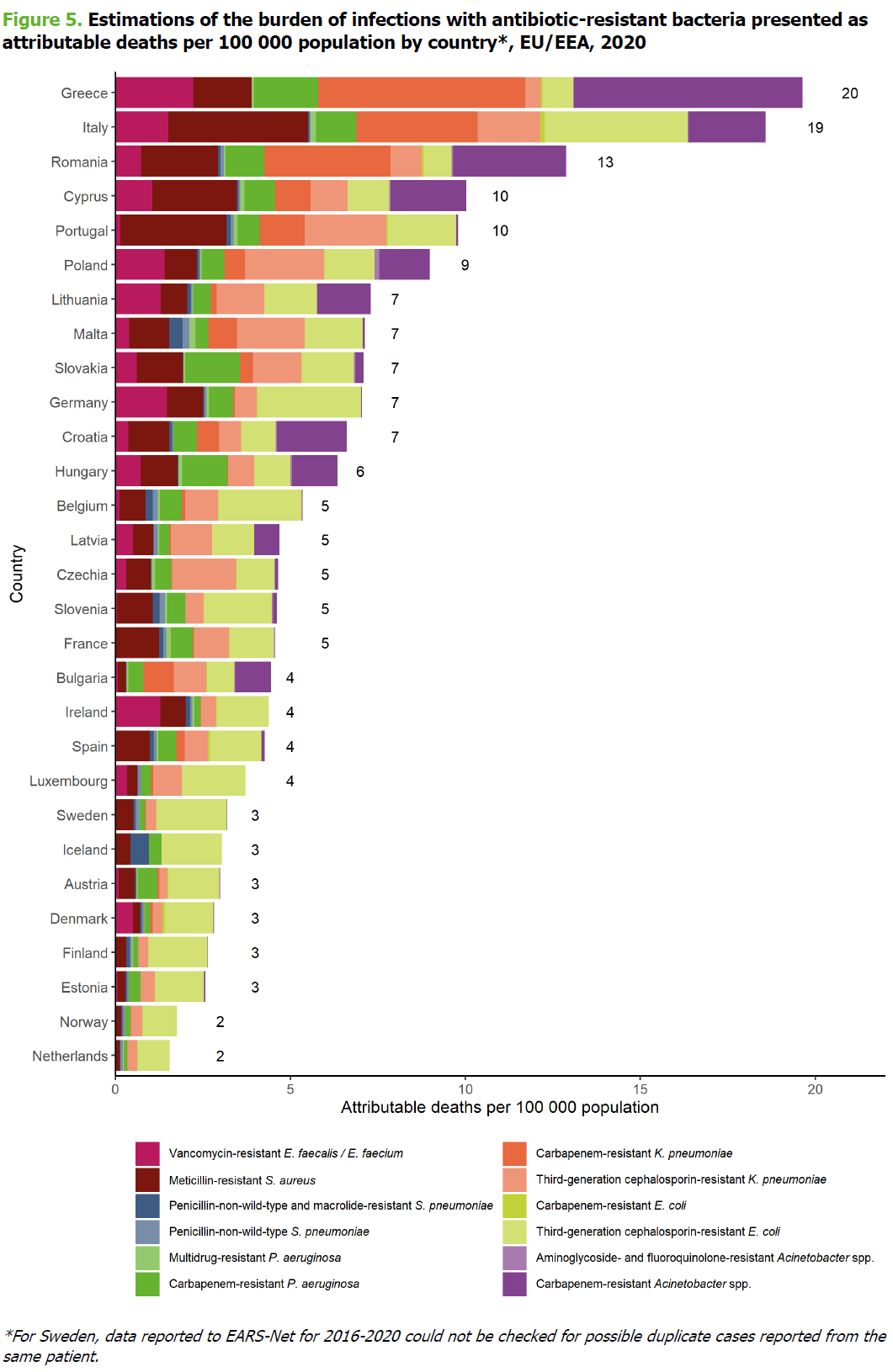
Il numero stimato di decessi nel rapporto prende in esame gli anni 2016-2020 e mostra un aumento rispetto alle stime precedenti. L'impatto sulla salute della resistenza antimicrobica (AMR), sottolinea l’Ecdc, è paragonabile a quello dell'influenza, della tubercolosi e dell'HIV/AIDS messi insieme.
"Vediamo aumenti preoccupanti nel numero di decessi attribuibili a infezioni da batteri resistenti agli antimicrobici, in particolare quelli che sono resistenti al trattamento antimicrobico di ultima linea", ha affermato Andrea Ammon, direttore dell'ECDC.
“Ogni giorno – ha aggiunto - quasi 100 persone muoiono a causa di queste infezioni nell'UE/SEE. Per questo sono necessari ulteriori sforzi per continuare a ridurre l'uso non necessario di antimicrobici, migliorare le pratiche di prevenzione e controllo delle infezioni, progettare e attuare programmi di gestione antimicrobica e garantire un'adeguata capacità microbiologica a livello nazionale".
Nel complesso, i dati più recenti mostrano tendenze in aumento significativo nel numero di infezioni e decessi attribuibili per quasi tutte le combinazioni di batterio-antibiotico-resistenza, soprattutto in ambito sanitario.
Nel 2021, il numero di casi segnalati di specie Acinetobacter resistenti a diversi gruppi antimicrobici è stato più del doppio (+121%) rispetto alla media del periodo 2018-2019.
Un altro esempio è la percentuale di casi di Klebsiella pneumoniae resistenti ai carbapenemi – un antibiotico spesso utilizzato come ultima risorsa – di cui si è registrato un aumento del 31% nel 2020 e un ulteriore aumento del 20% nel 2021.
Si tratta di agenti patogeni difficilmente sradicabili una volta insediatisi nelle strutture sanitarie. Inoltre, il numero di casi segnalati di Candida auris è quasi raddoppiato tra il 2020 e il 2021 ed è stato notevolmente superiore rispetto agli anni precedenti. Candida auris, lo ricordiamo, è un patogeno fungino che causa focolai di infezioni invasive associate all'assistenza sanitaria e può essere resistente a più agenti antifungini.
Nel 2021, il consumo totale medio (farmacia e ospedale) di antibatterici per uso sistemico (gruppo ATC J01) nell'UE/SEE era di 16,4 dosi medie assunte giornalmente (DDD) per 1.000 abitanti, lo stesso del 2020. Il consumo variava da 8,3 nei Paesi Bassi a 25,7 in Romania.
In Italia il consumo totale di antibatterici per uso sistemico è stato nel 2021 di 17,5 DDD (Per un approfondimento sui dati italiani vedi anche il nuovo Rapporto Iss).
Il rapporto segnala che nell'UE/SEE durante il periodo 2012-2021 è stata comunque osservata una diminuzione del 23% del consumo totale di antimicrobici negli esseri umani, nei settori delle cure primarie e ospedaliero combinati.

Ma, osserva l’Ecdc, anche se questo è un buon risultato va detto che c'è stato contemporaneamente un aumento della percentuale di antibiotici "ad ampio spettro" utilizzati, in particolare negli ospedali.
Tra il 2012 e il 2021 negli ospedali il loro consumo è aumentato mediamente del 15%, con punte del 34% per il consumo di carbapenemi e del 34% per la quota di antibiotici “di riserva”, cioè di antibiotici da riservare al trattamento di sospette o confermate infezioni da polifarmaci che sono più che raddoppiate nello stesso lasso di tempo.
Le percentuali di AMR riportate variavano ampiamente tra i paesi per diverse combinazioni di specie batteriche e gruppi antimicrobici.
In generale, le percentuali più basse di resistenza antimicrobica sono state segnalate dai paesi del nord Europa e le più alte dai paesi del sud e dell'est dell'Europa.