stampa | chiudi
01 NOVEMBRE 2020
I LEA alla prova dell’impatto col COVID. Il nuovo libro di QS di Palumbo e La Falce
Il volume intende ripercorrere le varie tappe del cammino che ha portato alla definizione dei livelli essenziali di assistenza (LEA) in campo sanitario, richiamandone gli aspetti teorici e quelli di natura istituzionale, programmatica ed economico finanziaria. Il libro si conclude con un capitolo a sé dedicato all’impatto della pandemia da SARS-CoV-2 e alle prospettive del SSN dopo questa drammatica emergenza sanitaria tuttora in corso. SCARICA GRATUITAMENTE IL VOLUME
Il volume scaricabile gratuitamente da oggi dal nostro sito in formato PDF, con il titolo Aspetti teorici e applicativi dei LEA in campo sanitario -Il SSN e i LEA alla prova della pandemia di COVID 19, è stato redatto da Filippo Palumbo, già Direttore Generale e Capo Dipartimento per la Programmazione sanitaria presso il Ministero della salute e da Maria Giuseppina La Falce , già Dirigente presso la Presidenza del Consiglio dei Ministri, per molti anni impegnata presso la Segreteria della Conferenza permanente per i rapporti tra lo Stato, le Regioni e le Province Autonome di Trento e di Bolzano.
QS ha chiesto agli autori di illustrare il contenuto di questa pubblicazione.
Abbiamo raccolto in un volumetto conoscenze, ricostruzioni storiche e valutazioni in tema di livelli essenziali di assistenza.
Il volume intende ripercorrere le varie tappe del cammino che ha portato alla definizione dei livelli essenziali di assistenza (LEA) in campo sanitario, richiamandone gli aspetti teorici e quelli di natura istituzionale, programmatica ed economico finanziaria.
Il lavoro parte da un riferimento agli aspetti teorici del concetto di livelli di assistenza sanitaria, che uno Stato o una Regione o un organismo a ciò deputato garantisce a propri cittadini o ai propri aderenti, definendoli come il complesso delle attività, dei servizi e delle prestazioni di tipo preventivo, diagnostico, terapeutico, riabilitativo e di presa in carico assistenziale, che detta entità effettivamente eroga attraverso la propria organizzazione sanitaria o avvalendosi di erogatori esterni.
Al termine " livelli” è stato poi abbinato il termine “essenziali”, per cui nel campo dei servizi sanitari si parla di "livelli essenziali di assistenza sanitaria" (LEA) e nel campo dei servizi sociali si parla di “livelli essenziali di assistenza sociale” (LIVEAS). Con la riforma del Titolo V della Costituzione, all’ art. 117, comma 2, lettera m) viene utilizzato il termine “livelli essenziali di prestazioni concernenti i diritti civili e sociali che devono essere garantiti su tutto il territorio nazionale” tra cui quelli riguardanti il settore sanitario e quello dei servizi sociali.
A far ritenere essenziali o non essenziali molti interventi hanno contribuito fattori politici, culturali ed economico sociali, fermo restando il crescente peso del principio di efficacia, di costo efficacia e di costo beneficio.
Un ulteriore fattore che va tenuto presente è quello costituito dalla esternalità. Tale elemento, in base al quale l’interesse della collettività va considerato uno dei fattori che motivano gli interventi per la tutela della salute rinvia a principi già richiamati nell’articolo 1 della legge n.833 del 1978 e perfettamente compatibili con il già citato art. 117, comma 2, lettera m).
In realtà, dopo l’approvazione della Riforma sanitaria del 1978, è stato necessario un lungo percorso per pervenire all’approvazione del primo D.P.C.M. sui Livelli Essenziali di Assistenza nel 2001.
Tale percorso si è sviluppato attraverso un’evoluzione del quadro normativo complessa e non lineare.
Il percorso viene ricostruito e riportato in una serie di schemi che, di anno in anno, ricordano il susseguirsi di provvedimenti normativi, amministrativi e programmatici, a partire dalla legge del 23 ottobre 1985, n. 595 recante “Norme per la programmazione sanitaria e per il piano sanitario triennale 1986-1988” fino al decreto legislativo 19 giugno 1999, n.229. Tutto ciò mentre si concepiva, si approvava e poi si attuava un processo di riforma costituzionale che in materia di rapporti Stato Regioni ha profondamente ridisegnato il confine delle competenze legislative e regolamentari dello Stato e delle Regioni, con particolare riferimento al settore sanitario.
Un’ accelerazione del percorso normativo si è avuta con gli Accordi sanciti dalla Conferenza Stato-Regioni. Stato Regioni del 3 agosto 2000, del 22 marzo 2001 e soprattutto dell'8 agosto 2001. Tale ultimo accordo determinava la disponibilità complessiva ed onnicomprensiva di risorse da destinare al finanziamento del servizio sanitario nazionale per gli anni dal 2001 al 2004, prevedendo l'impegno del Governo ad adottare, entro il 30 novembre 2001, un provvedimento per la definizione dei livelli essenziali di assistenza, d'intesa con la Conferenza Stato-Regioni.
Ecco quindi al termine di questa evoluzione del quadro normativo la predisposizione e l’adozione del Decreto del Presidente del Consiglio dei Ministri del 29 novembre 2001, che, definendo i livelli essenziali di assistenza, ne fornisce una classificazione, una nomenclazione e il posizionamento rispetto alla loro erogabilità da parte del SSN., facendo riferimento a tre macroaree erogative delle prestazioni:
1. Assistenza sanitaria collettiva in ambienti di vita e di lavoro
2. Assistenza distrettuale,
3. Assistenza ospedaliera.
Il successo dell’impianto è testimoniato dal fatto che la Riforma costituzionale lo assume direttamente in Costituzione nel modificato Titolo V e che i LEA sono rimasti al centro di ogni significativo intervento normativo e programmatico in materia sanitaria.
Avviene infatti che i livelli essenziali, nello stesso anno in cui viene adottato il primo D.P.C.M. sui LEA, il 2001, ricevono anche una copertura costituzionale, grazie all’inserimento della lettera m) all’art. 117, secondo comma, della Costituzione, ai sensi della quale spetta allo Stato la “determinazione dei livelli essenziali delle prestazioni concernenti i diritti civili e sociali che devono essere garantiti su tutto il territorio nazionale”.
E questo è stato indubbiamente un punto di forza del provvedimento sui LEA.
Accanto al quale però si sono registrati anche punti forti di debolezza, sui quali il nostro volume si sofferma.
Ci riferiamo a:
- il nodo dei tempi di attesa, spesso così lunghi da vanificare il diritto per il cittadino di accedere alla prestazione LEA di cui ha bisogno
- le difficoltà incontrate dalle Regioni per tradurre in una risposta assistenziale adeguata la domanda di prestazioni proveniente soprattutto da soggetti portatori di pluripatologie e/o in condizioni di cronicità
- la necessità di provvedere a un continuo e tempestivo aggiornamento del quadro prestazionale dei LEA, sulla base delle conoscenze rese via via disponibili dalla ricerca biomedica circa l’efficacia di nuove prestazioni ovvero sulla revisione (conferma o modifica) della valutazione di efficacia già espressa per prestazioni incluse nei LEA
- correlatamente al punto precedente, la difficoltà, nel rapporto Stato Regioni, a convenire una modalità di modifica tempestiva delle liste accluse al D.P.C.M. 29 novembre 2001.
L’analisi proposta dall’e-book procede su due direttrici.
La prima relativa alla fase preparatoria e poi di approvazione del nuovo D.P.C.M. LEA (12 gennaio 2017).
La seconda relativa al realizzarsi e consolidarsi di un apparato valutativo che ha riguardato il D.P.C.M. 29 novembre 2001 e poi il D.P.C.M. 12 gennaio 2017. La finalità di questa complessa attività valutativa è stata (ed è tuttora) quella di consentire allo Stato di:
- bilanciare gli effetti della fortissima autonomia conferita alle Regioni in materia sanitaria, con un monitoraggio della erogazione dei LEA, sotto l’aspetto quantitativo e qualitativo in tutte le Regioni, comprese le Regioni a Statuto speciale e le Province autonome, ricorrendo al calcolo e all’analisi di una lista di indicatori
- operare, per tutte le Regioni, con l’esclusione delle Regioni Friuli V.G., Val d’Aosta, Sardegna e delle Province autonome, una più stringente valutazione del cosiddetto “adempimento LEA”, posto come condizione alle Regioni per ottenere in più alto livello di finanziamento.
L'impatto del Covid sul Ssn. Il lavoro si conclude registrando l’impatto della pandemia da SARS-CoV-2 e le prospettive del SSN legate alla capacità non solo di reagire alla sfida assistenziale aggiuntiva posta dal COVID 19 ma anche di superare una situazione di forte problematicità del SSN che era preesistente all’impatto pandemico.
Nello sviluppare il percorso qui sopra sintetizzato, nel volume vengono più approfonditamente trattate alcune tematiche, di cui qui forniamo qualche anticipazione.
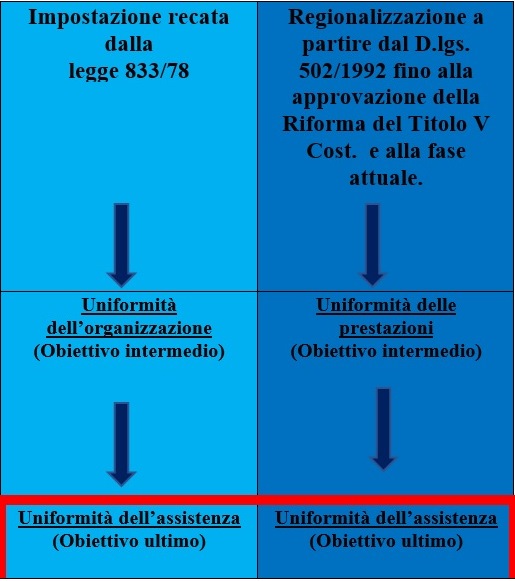
A. Uno dei principi su cui si mantiene il SSN è quello della uniformità. Ma una riflessione più attenta permette di evidenziare che questo principio ha, in effetti subito un’evoluzione. Nell’ impostazione e poi nella realizzazione della Riforma sanitaria varata nel dicembre 1978 l’uniformità non costituiva tanto un attributo dei livelli di assistenza, ma un obiettivo dell’organizzazione sanitaria, per superare le disparità di trattamento e la frammentazione organizzativa che avevano caratterizzato il sistema mutualistico.
L’idea guida era che l’uniformità organizzativa delle amministrazioni sanitarie costituisse condizione necessaria e sufficiente per assicurare l’erogazione in maniera omogenea delle medesime prestazioni. Invece, a partire dal decreto legislativo 30 dicembre 1992, n. 502, in connessione con l’orientamento in senso regionalistico fino alla riforma costituzionale del 2001, si è avvertita la necessità di bilanciare la variabilità degli assetti organizzativi regionali con una tensione verso l’uniformità delle prestazioni. In sostanza per raggiungere un’uniformità assistenziale sanitaria occorre puntare su un’uniformità delle prestazioni.
Nello schema che segue, si cerca di rappresentare il diverso modo di intendere la uniformità nelle due fasi.
B. Il tema della periodica revisione del quadro prestazionale che va concretamente e formalmente a fissare i LEA nel provvedimento previsto dalle norme vigenti (cioè il D.P.C.M. previa conforme intesa espressa nella sede della Conferenza Stato Regioni) è stato al centro del lavoro sia della Commissione LEA che ha operato in regime di D.P.C.M. 29 novembre 2001 sia della analoga Commissione operante in regime di D.P.C.M. 12 gennaio 2017. Le ipotesi di revisione devono necessariamente basarsi su una attività ricognitiva indispensabile per assicurare sensibilità e capacità di adeguamento dei Lea all’innovazione scientifica e tecnologica che, nel campo dell’assistenza farmaceutica, è garantita dall’Agenzia italiana del farmaco.
Merito della prima Commissione LEA è stato quello di definire una metodologia che in buona parte può ritenersi ancora valida e basata sul presupposto che il concetto di essenzialità rinvia a quello di efficacia, in quanto non avrebbe senso qualificare come essenziale una prestazione di non certificata efficacia. Di qui la necessità di una continua attività di ricognizione delle nuove prestazioni di dimostrata efficacia che, via via, la ricerca (la ricerca biomedica nel caso delle prestazioni sanitarie) rende disponibili.
La seconda Commissione LEA, anche sulla scorta di una intervenuta disciplina legislativa di questa materia (art.1, commi 556 e segg. della legge n. 208/2015), ha definito un protocollo operativo di presentazione e valutazione delle richieste di inserimento di nuove prestazioni.
C. Nel volume una specifica attenzione è rivolta al ruolo che gli Accordi sottoscritti in sede di Conferenza Stato Regioni hanno avuto nella teoria e pratica dei LEA.
In un apposito allegato (Allegato 2) sono stati elencati tutti gli Accordi, che a parere degli Autori, sono da considerarsi rilevanti ai fini dei Livelli essenziali di assistenza. Di questa ricca attività concertativa vengono evidenziati alcuni aspetti positivi ed altri critici.
Si riconosce che il sistematico ricorso allo strumento dell’Accordo in sede di Conferenza Stato Regioni ha risolto in parte il problema di come (con quali procedure e quali strumenti normativi) assicurare una funzione di governo del SSN dopo la riforma del Titolo V della Costituzione.
Ma si evidenzia anche che il moltiplicarsi del numero di accordi e intese in Conferenza Stato-Regioni fa sentire la mancanza di un’organica programmazione nazionale e di una omogenea fissazione di criteri generali per la redazione dei documenti allegati a detti accordi. Tutto ciò anche al fine di non essere del tutto dipendenti dalle pressioni di gruppi professionali o sociali.
D. Viene fatta una rassegna degli strumenti che sono stati predisposti per la prima attuazione e poi la verifica dell’impatto dei LEA sulla operatività del SSN. Si sottolinea il ruolo del Nuovo Sistema Informativo Sanitario e si richiama l’attività degli organismi e dei sistemi che operano avvalendosi dei flussi infornativi del NSIS per elaborare informazioni e dati inerenti ai LEA, cioè:
1. il Sistema di garanzia dei LEA;
2. il Comitato permanente per la verifica dei livelli essenziali di assistenza (Comitato Lea);
3 il Tavolo per la verifica degli adempimenti (Tavolo adempimenti);
4. Il Sistema Tessera Sanitaria;
5. Il PNE-Programma Nazionale Esiti;
6. Il SIVEAS - Sistema nazionale di verifica e controllo dell’Assistenza Sanitaria; 7. Le attività per la redazione della Relazione sullo stato sanitaria del Paese
E. Viene affrontato il tema del rapporto tra LEA e programmazione sanitaria nazionale e tra Piano Sanitario Nazionale, Piani generali di settore, Piani nazionali settoriali. Viene richiamato più in dettaglio il Piano Nazionale della Prevenzione 2020-2025 di recentissima approvazione.
F. Viene affrontato il tema dei ripetuti interventi della Corte Costituzionale. Vengono richiamati i concetti fondamentali espressi dall’Alta corte nelle varie sentenze. Nell’allegato 1 vi è poi un elenco dettagliato delle sentenze della Corte in materia di LEA.
G. Altro tema trattato è quello del ruolo che in materia di Livelli essenziali di assistenza viene svolto dalle tre grandi agenzie nazionali operanti a supporto del SSN: Agenas, Istituto Superiore di Sanità e Aifa.
H. Viene affrontato il tema della adeguatezza dell’attuale livello di finanziamento del SSN. Per reggere le epocali sfide assistenziali, che ci aspettano, senza poter contare, nel breve e medio periodo, su significativi aumenti delle disponibilità finanziarie per il SSN (l’ultimo incremento significativo pari +5% risale all’anno 2006) l’impegno (assunto da Stato e Regioni) è stato quello di far sì che le frontiere dell’efficienza e dell’efficacia del settore sanitario venissero periodicamente spostate in avanti liberando risorse da riorientare alla copertura dei crescenti costi.
In virtù di questo impegno (la madre di tutti i Patti) sia le Regioni senza piano di rientro che quelle con piano di rientro sono state impegnate in un percorso di efficientamento e di controllo dei disavanzi mantenendo la erogazione dei LEA e sanando le situazioni più gravi anche di cattiva assistenza. Nel patto di cui parliamo ha contato molto la collaborazione di associazioni sindacali e professionali sanitarie, le associazioni dei pazienti, gli erogatori privati accreditati, i fornitori di beni e servizi e gli enti locali. Lo sforzo per mantenere e rafforzare il nostro servizio sanitario pubblico e universalistico non è stato solo istituzionale ma delle collettività regionali e locali.
Questo impegno è stato, in buona parte, disatteso in quanto è prevalsa la scelta di tipo politico programmatico di non riallocare nel settore sanitario le risorse liberatesi con i processi di razionalizzazione e i piani di rientro.
Viene ricordato questo monito dell’Ufficio Parlamentare di Bilancio a proposito della revisione della spesa sanitaria: “È probabile, tuttavia, che la strada della riduzione degli sprechi diventi via via sempre più impervia, in quanto i margini di miglioramento dell’efficienza tendono a restringersi, mentre si accrescono le tensioni tra domanda di servizi e risorse”.
I. Un capitolo è dedicato alla pandemia da SARS-CoV-2 e agli effetti sul SSN nella erogazione dei LEA. La riflessione sul rapporto tra LEA e vicenda COVID-19 viene proposta su due aspetti.
Il primo riguarda una valutazione dell’impatto funzionale e strutturale che l’evento pandemico ha avuto sulla popolazione italiana e sulla rete dei servizi sanitari del nostro Paese.
Il secondo aspetto riguarda la eventuale necessità di rivedere l’impianto dei nostri servizi sanitari (e sociali), valutando se il quadro di prestazioni connesso alla definizione dei LEA di cui al D.P.C.M. 12 gennaio 2017 debba subire modifiche o integrazioni a causa dell’impatto epidemiologico che l’infezione da SARS-CoV-2 sta avendo a livello di popolazione. Più nel dettaglio viene trattato l’impatto sullo stato di salute a livello di popolazione, gli effetti demografici, l’impatto assistenziale, il ruolo o. meglio il mancato ruolo, dell’Europa pur in presenza di decisioni assunte dalla U.E. sugli impatti pandemici e sulle maxiemergenze sanitarie.
Sulle tematiche di cui ai punti H e I, esprimiamo nel libro una valutazione legata al quadro normativo e alla connessa programmazione economico finanziaria che era quella riscontrabile a fine settembre 2020.
Può essere utile allora in questa sede dare riscontro a quanto si è successivamente verificato in riferimento a tali problematiche:
1. Per quanto riguarda l’impatto COVID sui LEA e sul quadro normativo, va evidenziato che tale impatto in queste settimane sta diventando fonte di rinnovato allarme e preoccupazione. Il ripristino (ed il recupero) della presa in carico dei pazienti portatori di patologie tumorali, cardiovascolari, metaboliche, disreattive e degenerative risente fortemente della priorità che occorre attribuire al COVID.
Va detto che una quota rilevante di tale fenomeno è connessa alla mancata attuazione di quel potenziamento dell’attività assistenziale territoriale sui due versanti previsti:
- il primo relativo al tempestivo intervento sui singoli focolai epidemici con finalità e modalità di carattere preventivo e assistenziale;
- il secondo relativo all’integrazione dei percorsi diagnostico terapeutici basata sulla centralità delle cure primarie. In questa sede va rimarcato questo processo di divaricazione tra:
- da un lato le indicazioni fornite dai vari decreti-legge approvati tra febbraio e settembre 2020 compreso il decreto-legge 14 agosto 2020, n. 104 convertito dalla legge 13 ottobre 2020, n. 126. In tali decreti-legge ripetutamente si fa riferimento a programmi operativi e piani di riorganizzazione, quali strumenti per agire contemporaneamente sul fronte dell’emergenza COVID e sul riassetto del servizio sanitario pubblico;
- dall’altro l’effettiva applicazione di tali indicazioni. La programmazione operativa è stata effettivamente adottata solo da alcune regioni. Da parte ministeriale ci si è limitati a produrre materiali, in parte anche utili, per sollecitare le regioni a verificare il proprio stato di preparazione e resilienza, ma non si è proceduto a formalizzare un procedimento di approvazione e nemmeno si è garantita, in via alternativa, un’azione di affiancamento.
Va detto che questa riprogrammazione operativa costituiva una sede ottimale per costruire (in maniera concertata tra livello nazionale e livello regionale) quella infrastruttura tecnica e assistenziale di cui da più parti è stata segnalata la indispensabilità. Senza tale infrastruttura era evidente che sarebbe stato e sarà ancora impossibile affrontare le ondate di ritorno della pandemia. Ciò che sta accadendo conferma questa indispensabilità.
Va rilevato inoltre il carattere estemporaneo, formale e non sostanziale delle norme che riguardano l’assetto dei Distretti sociosanitari (art.31-quater del D.L. 104/2020 come convertito dalla L.126/2020). Questa disposizione normativa sembra adottata a prescindere da un’analisi di quanto effettivamente si è verificato, nelle varie realtà regionali, in materia di organizzazione del distretto e della crescente attenzione alle cure primarie come vero centro dell’integrazione assistenziale.
2. Per quanto riguarda il finanziamento del SSN, va preso atto del suo incremento preannunciato come parte qualificante della manovra 2021. Ammonta a circa 4 miliardi di euro il maggior finanziamento previsto per la Sanità. La finalizzazione riguarda in particolare il sostegno del personale medico e infermieristico, con la conferma anche per l’anno 2021 di 30.000, fra medici e infermieri, assunti a tempo determinato per il periodo emergenziale e il sostegno delle indennità contrattuali. Ma una valutazione dell’effettiva rilevanza di tale incremento di risorse finanziarie potrà essere fatta solo quando si conosceranno i dettagli della manovra in campo sanitario e il posizionamento di tali importi incrementali rispetto ai tendenziali di spesa sanitaria su base poliennale.
Il volume si chiude segnalando le seguenti priorità per il SSN e per una piena attuazione dei LEA:
- potenziare le strutture materiali (edilizie, tecnologiche, informatiche) e le strutture immateriali (capacità gestionali e cliniche) degli enti del SSN;
- assumere nei modelli programmatori un elevato grado di flessibilità nella rete ospedaliera e delle residenzialità sanitarie o, meglio, di quella parte di residenzialità che può essere coinvolta, in condizioni di sicurezza piena, in eventuali situazioni epidemiche;
- valorizzare il ruolo di integrazione oltre che di filtro che l'assistenza primaria e in genere l’assistenza territoriale può svolgere nei confronti della rete ospedaliera, tra le tre macroaree dei LEA;
- mantenere l’assetto nazionale del SSN facendo di questa esigenza la stella polare nel percorso attuativo del federalismo differenziato;
- garantire una piena operatività di tutte le linee prestazionali previste dal D.P.C.M. 12 gennaio 2017 e assicurarne il costante aggiornamento.
Filippo Palumbo
Già Direttore Generale e Capo Dipartimento per la Programmazione sanitaria presso il Ministero della salute
Maria Giuseppina La Falce
Già Dirigente presso la Presidenza del Consiglio dei Ministri

Scarica il volume gratuitamente dal nostro sito