stampa | chiudi
Lunedì 04 OTTOBRE 2021
Per una Sanità Pubblica dopo Covid 19 (prima puntata)
La pandemia/sindemia Covid19 ha evidenziato i “nodi” strutturali e organizzativi dei SSR e del SSN. È necessario dare una risposta di sistema che riveda il SSN profondamente rinnovato e sostenibile. Abbiamo l’opportunità del PNRR per rilanciare una sanità pubblica di qualità, efficace, efficiente, appropriata e sicura, anche epr questo è ecessario garantire trasparenza e monitoraggio attivo dei Fondi del PNRR
I lettori di Quotidiano Sanità (QS) si sono di certo interrogati sulla qualità delle innovazioni tecnico-assistenziali e dei cambiamenti organizzativo-gestionali evidenziati giornalmente da QS.
SIQUAS VRQ (1984) e poi ASIQUAS (2016 - Associazione Italiana per la Qualità nell’Assistenza Sanitaria e Sociosanitaria) sono nate per declinare il significato di questo termine in campo sanitario, per individuare gli interventi da sviluppare per il suo perseguimento e per analizzare/valutare i risultati degli interventi.
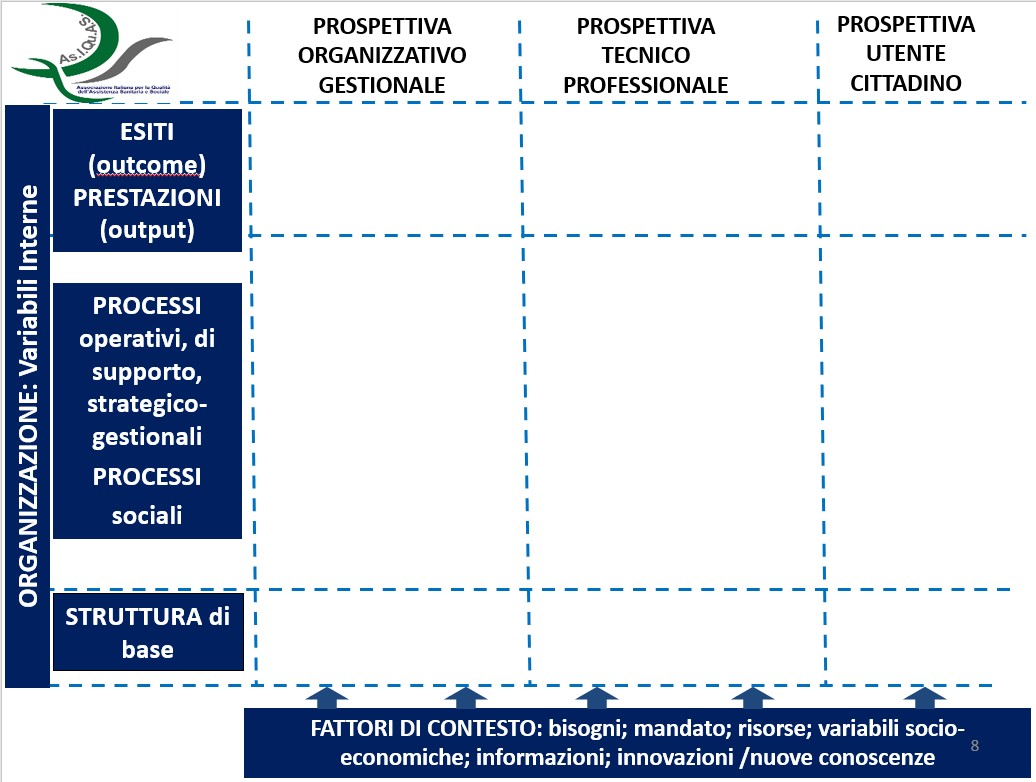
Il framework della qualità dei servizi sanitari è stato sviluppato da ASIQUAS sulla base di tre prospettive (Figura 1):
1) La qualità organizzativa: Prospettiva Organizzativo Gestionale (intesa come congruenza delle relazioni tra elementi costitutivi dell'organizzazione e garantisce che i servizi siano forniti in modo efficiente)
2) La qualità professionale: Prospettiva Tecnico Professionale (intesa come uso appropriato e sicuro di tecniche e procedure sanitarie efficaci)
3) La qualità percepita dai cittadini/utenti: Prospettiva dell’Utente/Cittadino (intesa come percezione dei beneficiari diretti (pazienti/cittadini) sentono o meno di ottenere ciò che richiedono ai servizi)
Figura 1 – Le prospettive di analisi degli attori dell’assistenza sanitaria e la prospettiva dell’analisi della qualità
Donabedian, uno dei padri della qualità in sanità, ha fornito una “bussola” per muoversi nel complesso territorio della qualità, offrendoci una chiave di lettura sugli oggetti di misurazione/valutazione:
• Valutazione di struttura. Include le caratteristiche quali-quantitative delle risorse materiali (ambienti fisici, impianti, tecnologie, ecc.), delle risorse economiche, delle risorse umane (quantitative e qualitative) e della struttura organizzativa (articolazione organizzativa, sistema decisionale, sistema di valutazione, sistema premiante, sistema informativo, sistema formativo ecc.).
• Valutazione di processo. Riguarda l'analisi delle modalità con cui vengono effettuate le diverse attività professionali (diagnostiche, terapeutiche, preventive, riabilitative). Il principale oggetto di osservazione sono le procedure tecnico-operative.
• Valutazione dei risultati (outcome). Il presupposto logico della misurazione della qualità dell'assistenza in base ai risultati da essa ottenuti è semplice ed ineccepibile. Gli obiettivi dell'assistenza sanitaria sono quelli di promuovere la salute, curare le malattie, arrestare la loro progressione, restaurare le capacità funzionali, alleviare dolore e sofferenze: la qualità dell'assistenza dovrebbe sempre misurare il raggiungimento di uno di questi obiettivi.
L’analisi di una organizzazione
Una organizzazione può essere definita come “un sistema costituito da elementi, tra loro legati da rapporti di interdipendenza, all'interno di processi intenzionalmente orientati al raggiungimento di uno scopo”.
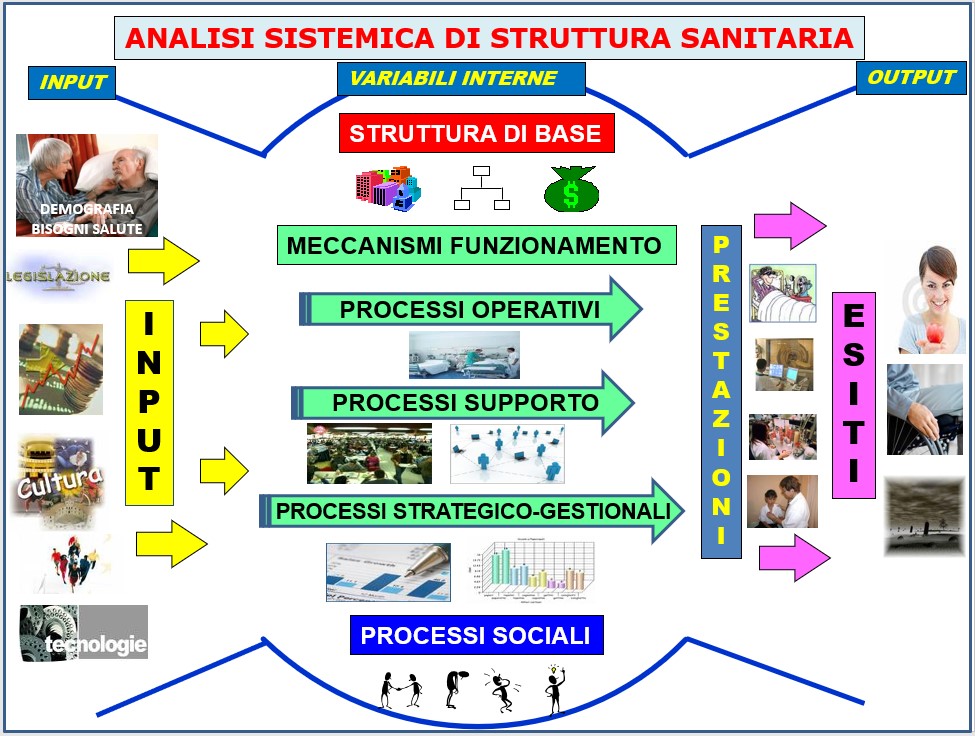
La letteratura in campo organizzativo è immensa e sarebbe del tutto velleitario anche tentarne una seppur minima sistematizzazione in un paragrafo. Viene qui richiamato il classico schema proposto da Vaccani , (Figura 2) che illustra in modo chiaro gli elementi costitutivi di fondo delle organizzazioni e presenta elementi di giustapposizione con le “parole” della qualità precedentemente individuate.
In tale schema gli elementi costitutivi di una organizzazione sono articolati in tre categorie:
• Input (fattori di contesto, esterni all'organizzazione, che ne influenzano e condizionano l'operato);
• Variabili interne (fattori interni all'organizzazione che condizionano la "produzione" dei beni/servizi);
• Risultati (i “prodotti” dell'organizzazione)
1) I fattori di input
I fattori di contesto (fattori esterni all'organizzazione che ne influenzano e condizionano l'operato) possono essere ricondotti ai seguenti elementi principali:
• Bisogni, sono gli elementi da trasformare che giustificano l'esistenza stessa dell'organizzazione, e che nelle organizzazioni che producono servizi (sanità, scuola, ecc.)
• Mandato, ossia le attribuzioni che ciascuna organizzazione riceve dall'autorità a essa sovraordinata;
• Risorse, ossia la dotazione di personale, finanziamenti, strutture e strumentazioni allocata nell’organizzazione da parte delle strutture sovraordinate;
• Variabili socioeconomiche, ossia le variabili culturali, sociali, politiche, economiche, produttive, demografiche, ecc. Che possono influenzare l'intero sistema organizzativo attraverso vincoli, stimoli, condizionamenti, pressioni, ecc.;
• Informazioni, che rappresentano per l'organizzazione lo strumento fondamentale per ottenere l'immagine del mondo che la circonda
• Innovazioni, cioè le nuove conoscenze/scoperte tecnologiche (preventive, diagnostiche, terapeutiche, ecc.) e gestionali (informatizzazione, ecc.), che costituiscono in sanità un elemento cruciale per modificare le scelte operative e di influenzare in modo decisivo le scelte organizzative.
La capacità di adeguamento alle modifiche di contesto permette alle organizzazioni di rimanere al passo con la modernizzazione e offrire tempestivamente agli utenti le migliori pratiche per la tutela della salute.
Figura 2 – Le prospettive dell’analisi sistemica di una struttura sanitaria
2) Le variabili interne
Le variabili interne vengono distinte in:
• Struttura di base che comprende: la divisione gerarchica (organigramma), l’attribuzione delle funzioni/attività (funzionigramma), la divisione/attribuzione delle risorse umane/economiche/ impiantistico-tecnologiche/strutturali, la collocazione degli spazi di lavoro (lay-out);
• Meccanismi di funzionamento/operativi, che: a) definiscono il quadro dinamico della organizzazione (permettono di rispondere a domande come quando? come?); b) definiscono i criteri con i quali si modificano i fattori in ingresso; c) sono ufficiali e decisi collegialmente.
I meccanismi operativi possono anche essere aggregati in tre macro-processi:
- Processi operativi, ossia le linee di produzione fondamentali che vedono coinvolti direttamente i professionisti nel percorso del malato (es. Medici, radiologi, farmacisti, infermieri, psicologi, assistenti sociali, ecc.). Tali processi sono quelli definibili core-business dell’organizzazione;
- Processi di supporto, sono i processi che supportano i processi operativi in modo da renderli più efficaci e più efficienti (approvvigionamento, manutenzione, gestione del sistema informativo, gestione finanziaria, ecc.);
- Processi strategico-gestionali, sono i processi portati avanti dai vertici dell’organizzazione (leadership, sistema decisionale, sistema premiante, gestione del personale, ecc.)
- Processi sociali, costituiti dall'insieme dei comportamenti personali, delle relazioni interpersonali e collettive che gli individui mettono in atto nei confronti dell’organizzazione nella quale si trovano e che creano il “clima” dell’organizzazione (possono sfociare o no in rivendicazioni sindacali).
3) I risultati
Per quanto attiene infine ai risultati, è fondamentale distinguere in campo sanitario tra la fornitura di prestazioni e servizi (output) e la determinazione degli esiti (outcome) di salute ottenuti attraverso tali prestazioni.
Il framework ASIQUAS sulla qualità dell’assistenza sanitaria
Le diverse dimensioni della qualità sono state utilizzate in molti paesi per strutturare framework concettuali utilizzati per costruire sistemi di valutazione della performance (capacità dei singoli professionisti, delle equipe di lavoro, dei servizi/aziende sanitarie, di raggiungere gli obiettivi di qualità nei tempi previsti) dei servizi sanitari.
L’ASIQUAS, nella elaborazione del suo framework ha individuato:
- 5 MACRO CATEGORIE: Valori, Centralità degli attori, Qualità professionale, Qualità manageriale e Integrazione e continuità assistenziale.
- 14 DIMENSIONI: Accessibilità e tempestività, Accettabilità, centralità ed empowerment del paziente, Adeguatezza delle risorse umane, strutturali e tecnologiche, Appropriatezza clinica, Appropriatezza organizzativa e trasparenza, Competenza professionale e culturale, Efficacia, Efficienza, Equità, Integrazione e continuità assistenziale, Sicurezza; Soddisfazione/benessere operatori; Soddisfazione pazienti e Umanizzazione dell’assistenza
Tali dimensioni sono riportate nella matrice framework ASIQUAS (Figura 3) dove sono evidenziate con diversi colori le 5 macro “categorie” proposte da ASIQUAS.
Figura 3 – Il Framework ASIQUAS
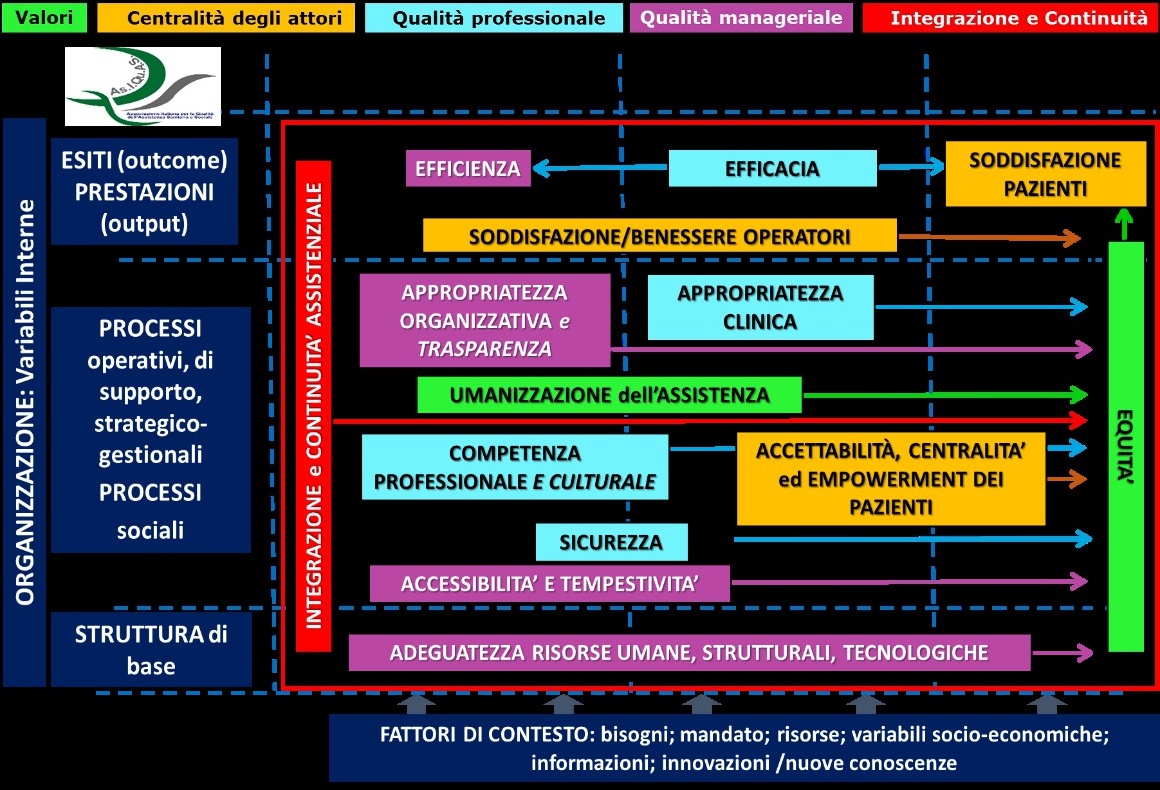
Le definizioni delle dimensioni, correlate alle 5 categorie, sono esplicitate e vengono riportate in modo diffuso nel libro “Qualità nella assistenza sanitaria e sociosanitaria”, COM SRL Editore, 2021, Roma:
1) Valori
a) Equità: Assistenza sanitaria che non varia in rapporto al genere, razza, etnia, localizzazione geografica o stato socio-economico degli utenti
b) Umanizzazione dell’assistenza: Rendere i luoghi di assistenza e i programmi diagnostici e terapeutici orientati quanto più possibile alla persona, considerata nella sua interezza fisica, sociale e psicologica
2) Centralità degli attori
a) Soddisfazione/benessere operatori: L’insieme dei nuclei culturali, dei processi e delle pratiche organizzative che animano la dinamica della convivenza nei contesti di lavoro, promuovendo, mantenendo e migliorando la qualità della vita e il grado di benessere fisico, psicologico e sociale delle comunità lavorative.
b) Soddisfazione pazienti: Confronto tra le aspettative con cui l’utente si accosta alla tipologia di prodotto/servizio e la performance percepita (la percezione del prodotto/servizio ricavata dopo il consumo/utilizzo)
c) Accettabilità, centralità ed empowerment del paziente: Fornire un’assistenza rispettosa e sensibile alle preferenze, ai bisogni e ai valori dei singoli pazienti e garantire che i valori dei pazienti guidino tutte le decisioni cliniche
3) Qualità professionale
a) Efficacia: Livello di perseguimento degli obiettivi di salute definiti sulla base dei bisogni di salute del singolo utente (o della comunità) e perseguiti sulla base delle evidenze scientifiche a disposizione
b) Appropriatezza clinica: Utilizzo corretto (basato sulle evidenze e/o esperienza clinica e/o buone pratiche) di un intervento sanitario efficace, in pazienti che ne possono effettivamente beneficiare in ragione delle loro condizioni cliniche
c) Competenza professionale e culturale: Comprovata capacità di utilizzare conoscenze, abilità e capacità personali, sociali e/o metodologiche, in situazioni di lavoro o di studio e nello sviluppo professionale e personale. Le competenze sono in termini di responsabilità e autonomia
d) Sicurezza Assistenza sanitaria, che garantisce, attraverso l’identificazione, l’analisi e la gestione dei rischi e degli incidenti possibili per i pazienti, la progettazione e l’implementazione di sistemi operativi e processi che minimizzano la probabilità di errore, i rischi potenziali e i conseguenti possibili danni ai pazienti
4) Qualità manageriale
a) Efficienza: Assistenza sanitaria effettuata in modo da ottimizzare l’uso delle risorse per il perseguimento degli obiettivi di salute e per ridurre/annullare gli sprechi (di attrezzature, forniture, idee, energie, ecc.)
b) Appropriatezza Organizzativa e trasparenza:
i) Appropriatezza Organizzativa Erogazione di un servizio in un contesto organizzativo idoneo e congruente con le caratteristiche di complessità clinica del paziente e della tipologia di intervento/assistenza da erogare;
ii) Trasparenza - Semplicità per utenti/stakeholder di reperire, acquisire e comprendere le informazioni necessarie per poter usufruire al meglio e valutare la qualità del servizio di proprio interesse)
c) Accessibilità e tempestività:
i) Accessibilità - Assistenza sanitaria erogata in setting operativi facilmente raggiungibili geograficamente, con competenze e risorse appropriate ai bisogni di salute;
ii) Tempestività - Capacità del sistema di fornire assistenza in tempi congrui rispetto al bisogno manifestato/riconosciuto
d) Adeguatezza risorse umane, strutturali e tecnologiche: Corrispondenza e aggiornamento quali-quantitativo delle risorse umane, strutturali e tecnologiche agli effettivi bisogni dei pazienti, alle disposizioni legislative nazionali/regionali ed alle innovazioni tecnologiche validate
5) Integrazione e Continuità Assistenziale:
a) Integrazione e continuità assistenziale: Erogazione dell’assistenza attraverso il potenziamento del coordinamento e della continuità della cura (assistenza/servizi coordinati e interconnessi nel tempo e coerenti con le esigenze e preferenze di salute delle persone) all’interno e tra le diverse istituzioni variamente coinvolte nell’assistenza dei pazienti
Francesco Di Stanislao
Presidente Nazionale ASIQUAS