di informazione sanitaria
Sabato 20 APRILE 2024
Pnrr: dal Dm 71 al Dm 77 e i Distretti socio sanitari “depotenziati”
di Giorgio BanchieriDecreto Balduzzi, poi DM 71, infine DM 77 Allegato 2 ... come ridimensionare progressivamente il ruolo dei Distretti sociosanitari da possibili “Agenzie di salute” per la popolazione residente nel loro territorio a eventuale ritorno al puro coordinamento dei servizi “day after day”
29 AGO -Nel mio articolo su “Quotidiano sanità” del 6 dicembre 2021 titolato “Il PNRR e i Distretti socio sanitari. Cosa cambierà?” analizzavo come nel PNRR viene posta la “necessità di potenziare i servizi assistenziali territoriali” per consentire l’effettiva applicazione dei Livelli Essenziali di Assistenza riducendo le disuguaglianze, e contestualmente costruendo un modello di erogazione dei servizi condiviso ed omogeneo sul territorio nazionale e come tutto questo deve trovare attuazione in una nuova organizzazione dei Distretti
La “governance” della sanità territoriale
Il passaggio dal “government” alla “governance” è elemento costitutivo della gestione delle reti di “welfare”, in cui le articolazioni periferiche dell’amministrazione non giocano un ruolo meramente esecutivo delle politiche decise dal centro, ma sono esse stesse responsabilizzate nella costruzione di reti di governo aperte all’interazione tra una platea più ampia di attori pubblici e privati., ovvero, tutti i soggetti presenti nelle filiere assistenziali. Questo è l’ambito della medicina non ospedaliera, ovvero, della medicina territoriale, di popolazione, di comunità e di prossimità.
Per definire le politiche sociali si deve prevedere una elaborazione di accordi tramite un confronto diretto ed un accordo di programma tra amministrazioni pubbliche ed attori privati con la concertazione dei Piani Territoriali e/o dei Piani di Zona con una serie di diversi attori pubblici, privati e del terzo settore.
Già questo impone la definizione di quale è il soggetto che “integra”, che mette insieme da una parte l’analisi dei bisogni delle popolazioni e dall’altra le offerte di servizi esistenti nei territori.
Chi “integra” deve “far incontrare” “domanda” e “offerta” di salute e deve definire le priorità e le compatibilità in un approccio di sostenibilità del sistema “integrato”.
Per questa sue finalità non può che essere un “soggetto pubblico” che rappresenti le finalità delle comunità e che possa mettere insieme reti sociosanitarie e reti sociali pubbliche e in più terzo settore in senso lato (assicurazioni, mutue, cooperative, privato sociale e profit, volontariato e associazionismo, etc.).
Tale soggetto era indicato in tutti i documenti di policy sanitaria e sociale nel Distretto Sociosanitario delle ASL.
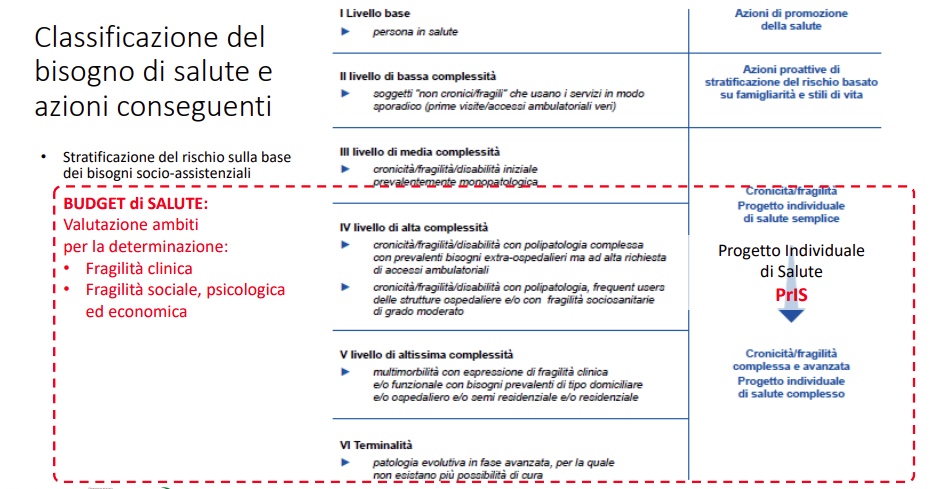
I Distretti definiti nel Decreto “Balduzzi”
Già nel DM Balduzzi i Distretti venivano definiti come UOC, ovvero, “Centri di Responsabilità” e “Centri di Costo”, e avevano già, prima del PNRR, tra le funzioni attribuite le seguenti:
- Esercizio del proprio ruolo di garante del cittadino (Il Distretto come Agenzia di Salute);
- Accoglimento, analisi, valutazione ed orientamento della domanda ed organizzazione della risposta (l’unità valutativa multidimensionale distrettuale come porta di accesso alla rete dei servizi);
- Concorso dell’attività di pianificazione e di programmazione aziendale mediante l’analisi e la valutazione dei bisogni di salute;
- Gestione diretta di servizi ed interventi che rientrano nel “livello di assistenza distrettuale” avvalendosi di operatori e di unità operative proprie oppure attraverso rapporti convenzionali con operatori e mediante strumenti gestionali “esternalizzati” (società miste, fondazioni, società della salute, ecc.);
- Governo dei consumi di prestazioni “indirette” (farmaceutiche, specialistiche, ambulatoriali ed ospedaliere) attraverso attività di orientamento del cittadino e, soprattutto, l’integrazione nell’organizzazione distrettuale dei medici di medicina generale e dei pediatri di libera scelta (strumenti ed obiettivi di governo manageriale della medicina generale).
- Realizzazione dell’integrazione socio-sanitaria a livello gestionale ed operativo, a livello istituzionale e comunitario (AUSL, comuni, privato sociale) e a livello professionale come condizione essenziale per il raggiungimento degli obiettivi di salute individuati dal P.A.T. e dal Piano di Zona dei servizi alla persona.
Il Direttore di Distretto, quindi, doveva già negoziare con la Direzione strategica obiettivi e risorse e doveva avere autonomia/responsabilità nelle proprie scelte, “funge da connettore tra la Direzione aziendale, con la quale negozia il proprio budget, e i Centri di responsabilità di I° livello identificabili con le equipe territoriali (NCP)”. Non dappertutto era già così.
Come sono definiti i Distretti nel PNRR
Nel PNRR la definizione o meglio l’assunzione di un “sistema unico nazionale di valutazione del profilo di salute dei pazienti” è fondamentale per l’individuazione dei “bisogni semplici” e dei “bisogni complessi”, come previsto nel Documento AGENAS-Regioni-PPAA su "Modelli e standard per lo sviluppo dell’Assistenza Territoriale nel Sistema Sanitario Nazionale", 2021.
Proprio perché assistiamo a significative “disparità territoriali nell’erogazione dei servizi”, in particolare in termini di prevenzione e assistenza sul territorio, a una “inadeguata integrazione” tra servizi ospedalieri, servizi territoriali e servizi sociali, a “tempi di attesa elevati” per l’erogazione di alcune prestazioni e, infine, a una “scarsa capacità di conseguire sinergie nella definizione delle strategie di risposta” ai rischi ambientali, climatici e sanitari, venivano individuati – ritengo correttamente - quali referenti di quanto sopra i Distretti sociosanitari delle ASL, che nel 2009 erano 711 e, dopo fusioni e integrazioni, sono oggi 602 (fonte AGENAS), da cui derivano nel PNRR almeno pari numero di Case di Comunità Hub e di COT, Centrali Operative Territoriali.
Proprio per garantire la erogazione di servizi universalmente accessibili, integrati, centrati sulla persona in risposta alla maggioranza dei problemi di salute del singolo e della comunità nel contesto di vita, i SSR dovrebbero perseguire una “visione” basata su pianificazione, rafforzamento e valorizzazione dei servizi territoriali attraverso lo sviluppo di strutture di prossimità, il potenziamento delle cure domiciliari e l’integrazione tra assistenza sanitaria e sociale, che promuova lo sviluppo di équipe multidisciplinari.
Se concordiamo su quanto sopra, ne deriva che è decisivo è il ruolo di chi deve garantire la “governance” a livello dei diversi territori della presa in carico e della cura dei pazienti fragili, cronici e poli cronici, ovvero, dei Distretti sociosanitari delle ASL.
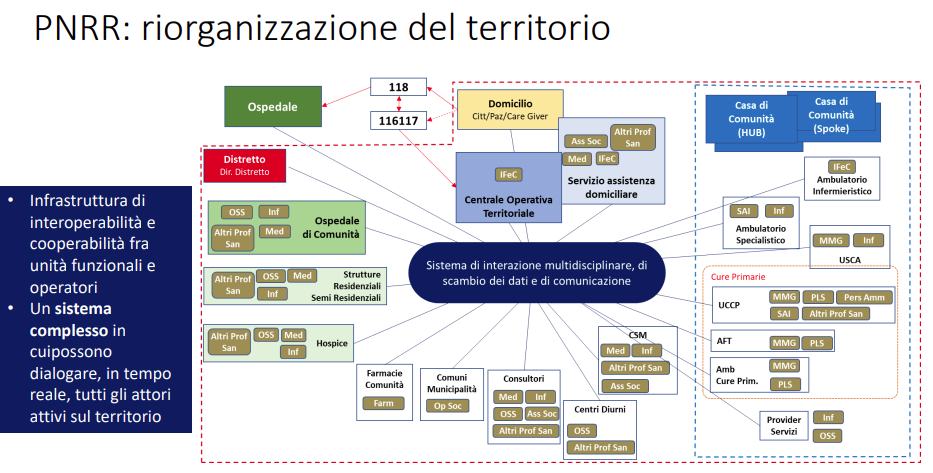
La strategia perseguita con il PNRR verso la “centralità” dei Distretti
La Missione 6, come noto, si articola in due componenti:
- Reti di prossimità, strutture intermedie e telemedicina per l'assistenza sanitaria territoriale;
- Innovazione, ricerca e digitalizzazione del servizio sanitario nazionale.
L’attuazione del PNRR intende perseguire una nuova strategia, sostenuta dalla definizione di un assetto istituzionale e organizzativo condiviso, che consenta al Paese di conseguire standard qualitativi adeguati in linea con i migliori Paesi europei.
Non a caso nel PNRR, il potenziamento dei servizi domiciliari è un obiettivo fondamentale.
Il Distretto, quindi, per il PNRR dovrebbe essere l’unità di base della programmazione sanitaria e di salute e dovrebbe avere un dimensionamento standard di circa 100.000 abitanti, con variabilità secondo criteri di densità di popolazione e caratteristiche orografiche del territorio.
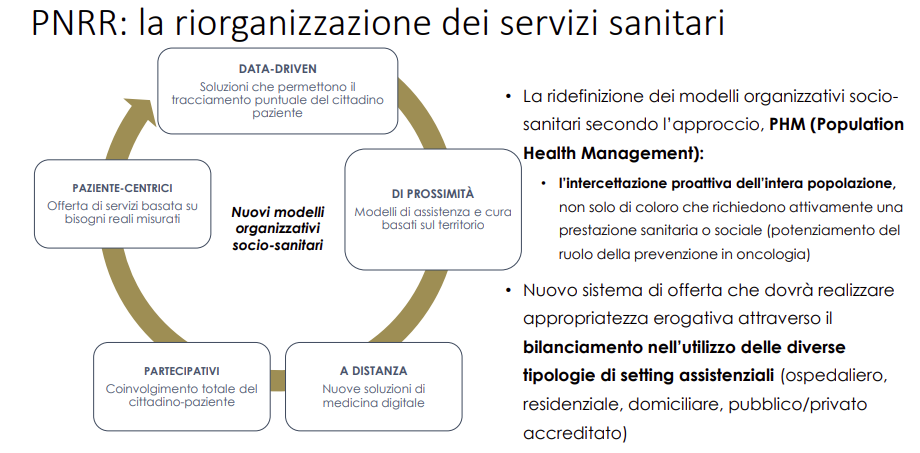
La programmazione territoriale, incentrata sul ruolo dei Distretti, per il PNRR dovrebbe prevedere:
- 1 Casa della Comunità hub per ogni Distretto e almeno 3 Case della Comunità spoke(1 ogni 30/35.000 nelle aree metropolitane; 1 ogni 20/25.000 abitanti nelle aree urbane e sub-urbane; 1 ogni 10/15.000 abitanti nelle aree interne e rurali) per favorire la capillarità dei servizi e maggiore equità di accesso, in particolare nelle aree interne e rurali. Tutte le aggregazioni dei MMG e PLS sono ricomprese nelle Case della Comunità avendone in esse la sede fisica oppure attraverso un collegamento funzionale di riferimento;
- Le aggregazioni della Medicina Generale e Pediatria di Libera Scelta,quali le AFT (aggregazioni funzionali territoriali) e UCCP (unità complesse delle cure primarie), medicine di gruppo integrate, con sede fisica all’interno delle Case della Comunità, oppure a questa collegate funzionalmente, in qualità di strutture spoke, per quei territori disagiati e a minore densità abitativa;
- 1 Infermiere di Comunitàogni 2.000-2.500 abitanti, afferenti alle Case di Comunità;
- 1 Unità Speciale di Continuità Assistenziale(1 medico e 1 infermiere) ogni 100.000 abitanti;
- 2 Ospedali di Comunità(20 posti letto ogni 50.000 abitanti), da attuarsi in modo progressivo secondo la programmazione regionale;
- 1 Hospicefino a 10 posti letto all’interno della rete aziendale delle cure palliative;
- 1 Centrale Operativa Territoriale(1 ogni 100.000 abitanti).
All’interno di ogni Distretto sociosanitario inoltre devono essere previste Assistenza Domiciliare, Servizi per la Salute Mentale, le Dipendenze Patologiche e la Neuropsichiatria Infantile, Servizi per la Salute della Donna e del Bambino, Servizi per le Attività di Promozione e Prevenzione della Salute, il tutto supportato e integrato da un uso diffuso di Telemedicina.
Quindi nel territorio dei Distretti abbiamo e avremo una pluralità di soggetti pubblici e privati, sociali e del terzo settore che vanno portati a convergere su obiettivi di salute condivisi per le popolazioni di riferimento.
La debolezza e il rischio, ma se vogliamo anche la sfida, è che il successo dipenda dalla qualità dei contesti locali: le così dette “comunità” che non esistono certo in funzione di una logica geografica, ma in quanto ci sono territori dove per caso o per capacità vivono vere ”comunità di cittadini” che sanno esprimere i loro bisogni e co-progettare i servizi che servono.
Il Consiglio di Stato e il suo parere sul DM 71
Il Consiglio di Stato ha esaminato il DM 71 è ha valutato che non siamo in presenza di una “riforma”, ma di un “regolamento” che, sulla base della normativa vigente (art. 1 comma 169 della legge 311/2004) come richiamata nelle premesse del Decreto, deve fissare gli standard qualitativi, strutturali, tecnologici, di processo e possibilmente di esito, e quantitativi di cui ai LEA.
Per altro l’articolo 1, comma 169 legge 311/2004 (già asseverato dalla Corte Costituzionale con la sentenza n.134/2006 che precisa che gli standard costituiscono integrazione dei Lea) è senza dubbio espressione della potestà regolamentare connessa ad una competenza legislativa esclusiva dello Stato ex art. 117 comma 2 lett. m) Cost. (LEA) e, quindi, il “regolamento” è cogente e va applicato uniformemente sul territorio nazionale, mentre l’introduzione da parte del legislatore anche degli standard organizzativi sposta l’attenzione sulla legislazione concorrente. Per altro la Legge di Stabilità non fa menzione della precedente disposizione della Legge 311/2004.
La Corte Costituzionale ha inquadrato la questione in termini molto generali ed inequivoci, in più di un’occasione, prevedendo nei casi complessi come questo la necessità di una intesa Stato Regioni. Inderogabile, cioè non solo opportuna.
Il Consiglio di Stato non si sofferma sulla questione, ma rileva che è necessario distinguere nello schema di “regolamento” le differenti tipologie di standard presenti: quelli aventi “forza normativa” e quelli di tipo “descrittivo, esplicativo, esortativo o esemplificativo”.
Sembra tenere conto delle differenze normative tra livello “nazionale” e “regionale”, non poco rilevanti ai fini dell’applicazione dello stesso in modo uniforme su tutto il territorio nazionale.
Ritorna il tema della “devolution” connesso al trasferimento della potestà totale alle Regioni in tema di sanità.
Il passaggio da DM 71 a DM 77: il nuovo Allegato 2.
Quindi il DM 71 con il suo Allegato Documento AGENAS-Regioni-PPAA su "Modelli e standard per lo sviluppo dell’Assistenza Territoriale nel Sistema Sanitario Nazionale", 2021, dava centralità ai Distretti e ne ribadiva il ruolo di soggetti di “integrazione” sociosanitaria e sociale.
Nel DM 77 l’Allegato al DM 71, come da parere del Consiglio di Stato su menzionato, diventa l’Allegato 1 “indicativo” e viene aggiunto un Allegato 2 “prescrittivo”.
La differenza sostanziale è nel ruolo dei Distretti.
Nel DM 71 era centrale e fortemente esplicitato, nel DM 77 semplicemente non viene più citato come tale.
Perché questo cambiamento radicale? I “Distretti” già esistono e quindi non sono da creare ex novo come buona parte delle nuove strutture territoriali previste nel PNRR (Case di Comunità, Ospedali di Comunità, COT, etc.) e, quindi, non sono “prescrittivi”?
Non mi sembra una giustificazione esauriente.
Nel DM 71 i Distretti erano configurati come il “player pubblico” di riferimento per definire le politiche di sanità e salute nei loro territori. È sufficiente una lettura da “combinato disposto” tra Allegato 1 e Allegato 2 per recuperarne il ruolo? Non mi convince, sinceramente ….
Cosa è successo nel lasso di tempo tra la pubblicazione del DM 71 e la pubblicazione del DM 77?
Semplicemente, dopo il parere del Consiglio di Stato, sono entrate in campo due esigenze distinte e diverse.
Da una parte il Ministero della Salute doveva rispondere ai rilievi del Consiglio di Stato ricollocando i “requisiti” nei vincoli richiamati dal parere.
Dall’altra si sono mosse le Regioni che non tutte condividevano il ruolo dato ai Distretti.
In questo lasso di tempo inoltre in Regione Lombardia è stata presentata la proposta di riforma del SSR a firma dell’Assessora Moratti che per la prima volta equipara definitivamente la sanità “pubblica” e quella “privata” … possono fare entrambe le stesse cose, salvo avere ordinamenti, regole, CCNL e accordi vari e diversi e molto condizionanti per il pubblico e non per il privato … Il concetto di “competizione” credo sia valido se le condizioni di partenza sono paritarie per entrambi i competitor... altrimenti è a senso unico … e come se a un boxer gli si lega dietro la schiena una mano e all’altro no …
Nel modello di “sanità lombarda” le ASPT, ovvero le ASL senza ospedali, sono di fatto dei maxi Distretti su base provinciale o sub provinciale.
In questi giorni per il vero in Lombardia è stata approvata una Legge Regionale sui Distretti che riprende le indicazioni dei DM 71 e 77 e in particolare degli Allegati 1 e 2 del DM 77.
Speriamo sia l’inizio di una riconsiderazione del problema …
Il modello di Distretto, come da DM 71 e poi DM77 Allegato 1, definisce un soggetto di policy sanitarie e di salute e quindi richiede un “mandato pubblico” per governare l’integrazione.
Il nodo è tutto politico.
Togliere o meglio ridurre la centralità dei Distretti quali soggetti di integrazione e soprattutto di “agenzie di salute” dei e nei territori vuol dire lasciare aperto un portone al “mercato” consentendo libertà di iniziativa e scelte ai soggetti economico finanziari in grado di presentarsi, investire, candidarsi alla “governance” della medicina territoriale.
Ma chi garantirebbe le compatibilità e la sostenibilità della medicina territoriale?
È tutto da verificare e non è scontato ….
“Collaborazione competitiva” tra sanità “pubblica” e sanità “privata”?
Il tema non è la “collaborazione competitiva” tra sanità “pubblica” e sanità “privata”, come affermato nell’articolo apparso su il “Corriere della sera” dell’8 agosto u.s. dal titolo “Più investimenti privati per cambiare la sanità” di Gianfelice Rocca, manager del “Gruppo Humanitas”.
Rocca sostiene, coerentemente al suo ruolo, che “con il pubblico dovrebbe instaurarsi una collaborazione competitiva, anche per superare il divario tra le Regioni. E occorre una nuova governance stabile”. In particolare ritiene che “va superato l’enorme divario di efficienza e qualità tra le Regioni, aree e singole strutture. Tale passo va compiuto nel senso di rendere efficienti le strutture inefficienti, e non viceversa, ecco perché il disegno delle politiche è cruciale. E proprio l’eliminazione delle inefficienze può contribuire a fornire risorse da spendere dove davvero servono”.
Infine sostiene che “Il PNRR offre risorse ingenti che possono e devono contribuire a ridisegnare la sanità. Se però vengono uste senza una chiara comprensione dell’impatto finanziario e strategico a medio e lungo termine, rischiamo di trovarci con nuove grandi o piccole “cattedrali nel deserto”, che sottraggono risorse preziose ad altri interventi”.
Personalmente non credo che il tema sia solo quello della efficienza o meno delle gestioni, che pure esiste e va affrontato, ma piuttosto il tema della equità delle cure e della loro efficacia e qualità, ovvero, “dare le prestazioni giuste al paziente giusto, nel giusto setting e la prima volta” [Friedman, 2004].
Altrimenti il tutto si riduce all’avere o meno delle polizze collettive o individuali coprenti i costi delle prestazioni erogate da terzi convenzionati con le Assicurazioni e le Mutue.
Ma chi decide cosa viene erogato? Chi decide i LEA o quant’altro utile per definire cosa potranno avere i cittadini come servizi sanitari e sociali? Il mercato? La capacità “out of pocket” dei singoli e delle loro famiglie? O la casualità di essere o meno all’interno di un CCNL che “garantisce” polizze di “Sanità integrativa” di settore? Sicuramente gli under 40 sono e saranno emarginati ….
E l’”universalismo” del SSN e dei SSR che fine farà?
Avere una “nuova governance stabile” cosa vuol dire?
Garantire una unità di comando della sanità e delle politiche della salute?
Nel nostro ordinamento questo è garantito dal ruolo delle istituzioni preposte (Ministero, ISS, AGENAS), dalle Regioni e dalle aziende sanitarie pubbliche ... in una ottica di “mercato” significa altro, ovvero, chi controlla il capitale investito e l’azionariato dei soggetti investitori … ora come ora in Italia abbiamo solo le reti di erogatori della “Sanità integrativa” intermediate da Assicurazioni e Mutue … e poi quale è l’obiettivo della “nuova governance stabile”? La salute dei cittadini o una efficienza basata su scelte di investimento in base a logiche “profit”?
Quanto alla “stabilità” della “governance”, si tratta di un vero non senso.
La “governance” è per sua natura sintesi di differenti instabilità, che solo chi è capace e determinato riesce a indirizzare in implementazione di servizi appropriati.
Ricordiamoci che con il “Jobs Act” l’incentivazione allo sviluppo della “sanità integrativa” è stato possibile inserendo nei CCNL il “welfare aziendale” al cui interno per circa l’80% c’erano polizze collettive sanitarie associate ai CCNL e defiscalizzate dallo Stato per le imprese contraenti e per i lavoratori sottoscrittori.
Dal 2015 ad oggi quasi 35 miliardi di esenzioni finanziate comunque dal gettito fiscale nazionale, ovvero, da tutti noi contribuenti sia che fossimo o meno beneficiari di queste polizze…
Senza questo poderoso incentivo pubblico le Assicurazioni private e le Mutue sarebbero ancora al palo e non al livello attuale di presenza …
Forse la politica sta facendo le sue scelte senza il coraggio di dichiararle…
Vogliamo andare verso un modello di sanità “mista” tipo “Beverege”?
La tendenza in atto non è ancora chiarissima nelle sue evoluzioni possibili.
Abbiamo un “sanità pubblica” ancora rilevante in molte Regioni anche se sono sati tagliati migliaia di PL “pubblici” e non quelli privati Su 12 ospedali nuovi nel 2020 solo 1 è “pubblico”. Inoltre sono andati persi decine di migliaia di operatori pubblici medici, infermieri, tecnici, etc.
Abbiamo una “sanità privata”, “accreditata” con i SSR e una sanità privata “convenzionata” con Assicurazioni e Mutue nell’ambito dei network assistenziali della “sanità integrativa”, e abbiamo una “sanità privata in outsourcing” che gestisce parti rilevanti dell’indotto delle ASL in tutte le Regioni.
Quindi il SSN ha ormai più gambe su cui appoggiarsi.
La prospettiva quale può essere in futuro continuando queste dinamiche?
Una sanità mista “pubblica, privata e convenzionata”, comunque finanziata direttamente o indirettamente dallo Stato per coprire i bisogni dei cittadini sia tramite i SSR, che tramite le polizze collettive connesse ai CCNL o anche tramite pazienti “solventi” in grado di pagarsi polizze assicurative individuali?
Alla fine del percorso rischiamo di avere anche in Italia come in USA, il Paese al mondo con il più alto PIL pro-capite, ma anche con le maggiori diseguaglianze sociali, “programmi di assistenza pubblica” tipo “Medicare” e “Family Care”, che chi li conosce li evita, nonostante l’abnegazione dei colleghi e degli operatori che vi lavorano come se fossero una ONG in un paese dell’Africa e non una struttura sanitaria pubblica a Brooklyn, New York, USA …
E quindi?
Innanzi tutto sarebbe utile avere dei chiarimenti formali da parte del Ministero della Salute su come interpretare il rapporto tra Allegato 1 e Allegato 2 del DM77.
Poi sarebbe bene chiarire il ruolo dei Distretti che dovrebbero essere, in coerenza con il PNRR:
- “Agenzie di salute” nei loro territori;
- I soggetti che “integrano” i processi assistenziali e le reti dei servizi sia pubblici che “accreditati”, “convenzionati” e/o in “outsourcing” tramite strumenti programmatici tipo Piani Territoriali, Piani di Zona, Piani di salute, etc.;
- Le strutture “pubbliche” che forniscono i dati sui bisogni della popolazione considerata non solo “storici”, ma in divenire su cui tutti i soggetti presenti nelle filiere assistenziali per patologie debbano confrontarsi;
- Le strutture che governano la presa in carico dei pazienti “complessi” tramite la “governance” di PDTA, PAC, PAI, PISI e altro;
- Le strutture che garantiscono il monitoraggio e la valutazione delle attività assistenziali che si svolgono nel loro territorio e che sanzionano realmente quei soggetti terzi inadempienti rispetto a standard e garanzie organizzative, tecniche e professionali che dovevano garantire.
Ovviamente i Distretti devono essere messi in grado di agire queste competenze con tecnologie e personale.
Una considerazione ulteriore …
I soggetti “privati” che si candidassero a gestire strutture sanitarie territoriali (Case di Comunità, Ospedali di Comunità, Centrali Operative Territoriali, Infermieri di Comunità o quant’altro) e/o loro reti dovrebbero divenire soggetti “accreditati” e/o “convenzionati” con i SSR, suppongo …
Altrimenti chi paga le loro prestazioni?
Quindi potremmo assistere ad una migrazione da “sanità integrativa” a “sanità accreditata” …
Tutto può essere, ma chiariamolo e parliamone …
Non ho nulla contro la sanità privata, ma vorrei che ci fosse un dibattito reale ed esplicito.
Personalmente credo, inoltre, che la “sanità integrativa” non potrà mai sostituire in toto quella “pubblica” se non altro per tutte le prestazioni che la sanità integrativa si guarda bene da svolgere perché considerate “no profit”, ma la sanità, ritengo, dovrebbe essere comunque un “servizio di comunità” e di sistema Paese ….
Nota conclusiva
Il rischio è quello abolire gradualmente “di fatto” l’Articolo 32 della Carta Costituzionale, cosa che può sempre succedere …
Però sarebbe bene parlarne e argomentare le scelte senza calarle sui SSR in “sordina” … un pezzo alla volta.
Concludo citando un graffito scoperto negli ipogei del Policlinico “Umberto I” di Roma in cui un anonimo operatore sanitario con un pennarello ha scritto su una lavagna abbandonata:
“quando sarà tutto privato, saremo tutti privati di tutto” ….
I diritti non sono per sempre, vanno difesi e agiti o fatti agire ….
Giorgio Banchieri
Segretario Nazionale ASIQUAS
29 agosto 2022
© Riproduzione riservata
Altri articoli in Studi e Analisi
Quotidiano online
d'informazione sanitaria.
QS Edizioni srl
P.I. 12298601001
Sede legale:
Via Giacomo Peroni, 400
00131 - Roma
Sede operativa:
Via della Stelletta, 23
00186 - Roma
Luciano Fassari
Direttore editoriale
Francesco Maria Avitto
info@qsedizioni.it
redazione@qsedizioni.it
Coordinamento Pubblicità
commerciale@qsedizioni.it
- Joint Venture
- SICS srl
- Edizioni
Health Communication srl
- P.I. 12298601001
- iscrizione al ROC n. 23387
- iscrizione Tribunale di Roma n. 115/3013 del 22/05/2013
Riproduzione riservata.
Policy privacy






