QS Edizioni - venerdì 26 aprile 2024
Studi e Analisi
Rapporto Ictus 2018. Ogni anno 100mila nuovi casi e quasi un milione di italiani è invalido dopo la malattia. Ma un italiano su tre non sa cos’è e come si può prevenire e curare
- allegati(4)
 18 dicembre - Circa un terzo delle persone colpite non sopravvive a un anno dall’evento, mentre un altro terzo sopravvive con una significativa invalidità: il numero di persone che attualmente vive in Italia con gli esiti invalidanti di un ictus ha raggiunto la cifra record di 940mila. L’ictus cerebrale costa 16 miliardi al Ssn e 5 miliardi alle famiglie. Ma quasi il 50% degli eventi cerebrovascolari si potrebbe evitare grazie a stili di vita più salutari e un maggiore controllo medico nei soggetti ad elevato rischio cardiovascolare. IL RAPPORTO ICTUS 2018.
18 dicembre - Circa un terzo delle persone colpite non sopravvive a un anno dall’evento, mentre un altro terzo sopravvive con una significativa invalidità: il numero di persone che attualmente vive in Italia con gli esiti invalidanti di un ictus ha raggiunto la cifra record di 940mila. L’ictus cerebrale costa 16 miliardi al Ssn e 5 miliardi alle famiglie. Ma quasi il 50% degli eventi cerebrovascolari si potrebbe evitare grazie a stili di vita più salutari e un maggiore controllo medico nei soggetti ad elevato rischio cardiovascolare. IL RAPPORTO ICTUS 2018.
L'ictus cerebrale rappresenta la prima causa di invalidità nel mondo, la seconda di demenza e la terza di mortalità nei paesi occidentali. E nonostante quest’ultima negli ultimi quindici anni sia diminuita, tutte le proiezioni indicano che, entro i prossimi venti anni, a causa dell’invecchiamento della popolazione, si verificherà un complessivo aumento di oltre il 30% del numero totale di casi di ictus nell’Unione Europea.
In Italia la situazione non cambia e ogni anno si registrano almeno 100.000 nuovi ricoveri dovuti all’ictus cerebrale, circa un terzo delle persone colpite non sopravvive a un anno dall’evento, mentre un altro terzo sopravvive con una significativa invalidità: il numero di persone che attualmente vive in Italia con gli esiti invalidanti di un ictus ha raggiunto la cifra record di quasi un milione.
E’ vero che dal 2003 al 2014 e stata registrata una riduzione della mortalità per le malattie cerebrovascolari del 40,5%, passando dal 13,4 x 10.000 nel 2003 a 8,0 x 10.000 persone residenti nel 2014. Sia nel 2003 che nel 2014 le prime tre cause di morte sono state le malattie ischemiche del cuore, le malattie cerebrovascolari e le altre malattie del cuore, che costituiscono nel loro insieme quasi il 30% dei decessi che si verificano ogni anno.
Ma è vero anche che per evitare che l’invecchiamento costante della popolazione porti inevitabilmente alla risalita dei picchi ci sono quattro obiettivi prioritari da raggiungere nel prossimo decennio: ridurre il numero assoluto di casi di ictus nel nostro Continente del 10%; trattare il 90% o più delle persone colpite nelle Stroke Unit come primo livello di cura; favorire l’adozione di piani nazionali che comprendano l’intera catena di cura, dalla prevenzione primaria alla vita dopo l’ictus; implementare strategie nazionali per interventi multisettoriali di sanità pubblica che promuovano e facilitino uno stile di vita sano, riducendo i fattori ambientali (incluso l’inquinamento atmosferico), socio-economici ed educativi che aumentano il rischio di incorrere nella patologia.
Il quadro e le proposte di azione sull’Ictus arrivano dal “Rapporto sull’Ictus in Italia. Una fotografia su prevenzione, percorsi di cura e prospettive”, che offre per la prima volta una descrizione completa della patologia nel nostro Paese. Il Rapporto è stato realizzato dall’Osservatorio Ictus Italia e presentato questa mattina presso la sala “Nilde Iotti” della Camera dei Deputati.
L’Osservatorio Ictus Italia è nato da un’iniziativa congiunta dell’Associazione per la Lotta all’Ictus Cerebrale (A.L.I.Ce. Italia Onlus), dell’Intergruppo Parlamentare sui problemi sociali dell’Ictus, dell’Italian Stroke Organisation (I.S.O.) e dell’European Stroke Organization (E.S.O.), cui hanno immediatamente aderito anche l’Istituto Superiore di Sanità I.S.S. (Dipartimento Malattie Cardiovascolari, Dismetaboliche e dell’Invecchiamento) e la Società Italiana di Medicina Generale S.I.M.G. (Società Italiana di Medicina Generale e delle Cure Primarie).
In Italia, sottolinea il Rapporto, le persone che hanno avuto un ictus e sono sopravvissute, con esiti più o meno invalidanti, sono oggi circa 940.000, ma il fenomeno è in costante crescita, a causa dell’invecchiamento della popolazione. L'80% del numero totale degli ictus è rappresentato da ictus ischemici con una mortalità a 30 giorni di circa il 20% e del 30% a un anno, mentre la mortalità a 30 giorni dopo un ictus emorragico raggiunge il 50%.
Questi sono sicuramente “numeri” che preoccupano, e che rappresentano l’impatto sociale ed economico che l’ictus ha sulla nostra società in termini impegno del SSN sia nella fase acuta che nella presa in carico della cronicità. Non vi sono solo i “costi diretti” della malattia, l’impegno economico che impoverisce le famiglie delle persone colpite da ictus è la spesa per la così detta “assistenza informale”, che consuma risorse e tempo.
Anche a livello regionale e stato registrato un andamento in discesa tra il 2003 e il 2014, differente fra regione e regione: la mortalità per malattie cerebrovascolari e risultata particolarmente elevata in Sicilia e Campania, sia per gli uomini che per le donne, mentre più bassa e risultata in Emilia Romagna e in Friuli Venezia Giulia.
Dal 2011 al 2016, le ospedalizzazioni per eventi cerebrovascolari sono diminuite mediamente in Italia del 15% sia negli uomini che nelle donne, tranne in alcune Regioni come la Valle D’Aosta (dato italiano più elevato per le donne 719,8x100.000) e il Molise (dato italiano più elevato per gli uomini, 1092,5x100.000), in cui è stato registrato un aumento. Le Regioni con più basso tasso di ospedalizzazione sono risultate per gli uomini il Friuli Venezia Giulia (494,9x100.000) e per le donne il Piemonte (368,7x100.000).
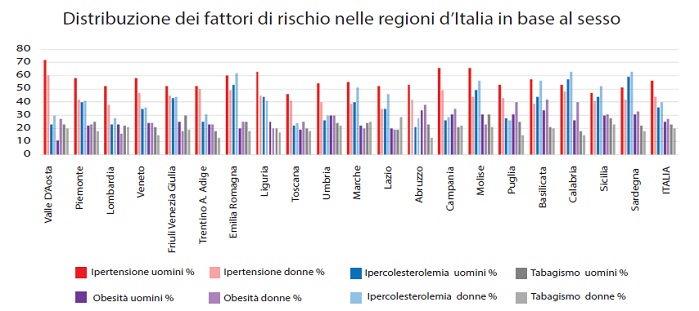
I fattori di rischio cardio-cerebrovascolari sono secondo il Rapporto: l’età, la pressione arteriosa, la colesterolemia, l’indice di massa corporea, il diabete, la familiarità; le condizioni a rischio modificabili sono: l’ipertensione arteriosa, l’obesità, e l’ipercolesterolemia; fra gli stili di vita l’abuso di bevande alcooliche, l’abitudine al fumo e la sedentarietà.
La prevalenza di tutte queste condizioni e risultata maggiore nelle persone con scolarità più bassa (elementari e medie) rispetto a coloro che avevano scolarità superiore (diploma o laurea).
Nonostante la mortalità sia in diminuzione, il Rapporto sottolinea che l’aumento della proporzione di anziani nella popolazione generale fa stimare un aumento dei nuovi casi di malattia nei prossimi anni. Un problema che interessa da vicino l’Italia, in cui l’aspettativa di vita alla nascita e di 79 anni per gli uomini e 84 per le donne.
Quasi la metà degli eventi cerebrovascolari potrebbe essere evitata attraverso l’adozione di stili di vita salutari e un controllo farmacologico nei soggetti ad elevato rischio cardiovascolare globale (il rischio dovuto all’effetto combinato di più fattori di rischio).
I fattori di rischio modificabili sono la pressione arteriosa, il peso, la glicemia, la colesterolemia, che vanno adeguatamente monitorati, mantenendo i valori entro i limiti raccomandati, come pure il consumo di alcool e l’abitudine al fumo.
E dimostrato che l’abolizione del fumo assieme a una attività fisica quotidiana (l’Organizzazione Mondiale della Sanita raccomanda almeno 150 minuti a settimana) e un’alimentazione ricca di verdura, e frutta, cereali integrali, legumi e pesce, e povera di cibi ricchi di grassi saturi (grassi di origine animale), colesterolo, zuccheri semplici (per intenderci i dolci) e sale, aiuta a mantenere livelli favorevoli di pressione arteriosa, colesterolemia e glicemia.

L’informazione corretta della popolazione, il cui primo passo e la conoscenza dei fattori di rischio, dei sintomi e della tempistica degli interventi, oltre alla formazione del personale sanitario, medico ed infermieristico, svolgono un ruolo fondamentale per favorire la consapevolezza dell’importanza di uno stile di vita corretto per la prevenzione di questa malattia e la riduzione delle conseguenze.
E assolutamente necessario, sottolinea il Rapporto, attuare percorsi di informazione, riconoscimento, tempestività e cura dell’ictus cerebrale promossi e condivisi, ciascuno per le proprie competenze, da tutti gli stakeholders: società scientifiche, organizzazioni ed enti d’ambito sanitario, associazione di pazienti e di cittadini, Istituzioni.
Un progetto regionale sulla prevenzione dell’ictus deve avere come basi, secondo il Rapporto, queste informazioni:
1. In Italia l’ictus e la terza causa di morte dopo le malattie cardiovascolari e le neoplasie (10%-12% di tutti i decessi per anno) e la principale causa d’invalidità.
2. L’ictus ischemico rappresenta la forma più frequente di ictus (80% circa), mentre le emorragie intraparenchimali riguardano il 15%-20% e le emorragie subaracnoidee circa il 3%.
3. La prevenzione e considerata la misura più importante per ridurre il peso bio-psico-sociale dell’ictus. E ormai stabilmente riconosciuto che la prevenzione dell’ictus comincia con il controllo e il trattamento dei fattori di rischio mediante due fondamentali “tipi” di strategie preventive, che sono, di fatto, complementari: strategie di popolazione e strategie individuali sui soggetti a rischio elevato.
4. Tutti gli operatori sanitari sono chiamati alla responsabilità di partecipare a tutte le attività atte per prevenire l’ictus, ad iniziare dalla medicina generale che, per il suo ruolo, ha le maggiori potenzialità di svolgere un’efficace azione preventiva, sia primaria sia soprattutto secondaria, sulla popolazione nell’ambito del Servizio Sanitario Nazionale.
5. I fattori di rischio possono essere distinti in: fattori demografici (età, sesso); fattori di rischio intermedi (pressione arteriosa, colesterolemia, glicemia); abitudini comportamentali (fumo, consumo di alcool, alimentazione, esercizio fisico). I fattori del primo gruppo non sono modificabili; quelli del secondo possono richiedere un trattamento farmacologico oltre che misure preventive; quelli del terzo gruppo possono avvalersi di modificazioni dello stile di vita.
6. La cessazione del fumo di sigaretta riduce il rischio di ictus, pertanto e indicata nei soggetti di qualsiasi età e per i fumatori sia moderati che forti.
7. Lo svolgimento di una regolare attività fisica e indicato per la prevenzione dell’ictus.
L’attività fisica graduale, di lieve o moderata intensità e di tipo aerobico (passeggiata a passo spedito per almeno 30 minuti), e indicata nella maggior parte dei giorni della settimana, preferibilmente ogni giorno.
8. In base alle evidenze disponibili, un modello alimentare ispirato alla dieta mediterranea e a basso contenuto di sodio e consigliabile ai fini della prevenzione primaria dell’ictus. E importante mantenere un peso corporeo salutare.
9. Il riconoscimento e la terapia del diabete mellito, unitamente al miglior controllo della glicemia a digiuno e post-prandiale, sono indicati per la riduzione del rischio di ictus.
10. Solo un terzo dei pazienti e consapevole di essere colpito da ictus e la maggior parte dei pazienti non conosce i possibili segni o sintomi del danno cerebrale. Per questo motivo e opportuno migliorare la capacità dei cittadini di riconoscere o sospettare questo tipo di evento.
In Italia, si legge nel Rapporto, i costi diretti per il Servizio Sanitario Nazionale ammontano a circa 16 miliardi di euro all’anno, ai quali vanno aggiunti circa 5 miliardi di euro in termini di costi indiretti, calcolati principalmente come perdita di produttività. In questo contesto è prioritario promuovere sani stili di vita, considerato che gli studi epidemiologici condotti in questi anni hanno dimostrato la reversibilità del rischio, ossia che, riducendo i fattori di rischio, è possibile ritardare o ridurre il numero di eventi che si verificano nella popolazione.
“Nel nostro Paese, solo un terzo delle persone è consapevole di essere colpito da ictus e la maggior parte non conosce i possibili segni o sintomi del danno cerebrale - spiega Nicoletta Reale, Presidente dell’Osservatorio Ictus Italia - per questo risulta assolutamente necessario attuare percorsi di informazione, riconoscimento, tempestività e cura dell’ictus cerebrale promossi e condivisi, ciascuno per le proprie competenze, da tutti gli stakeholders: società scientifiche, organizzazioni ed enti d’ambito sanitario, associazione di pazienti e di cittadini, Istituzioni”.
Una nota dolente che emerge dal Rapporto è che sono ancora poche le Unita neurovascolari sul territorio, a scapito soprattutto delle Regioni del Sud. Su 300 Unita neurovascolari necessarie, ne sono operative circa 190, di cui l’80% al Nord.
I Percorsi Diagnostici, Terapeutici e Assistenziali (PDTA) sono interventi complessi mirati alla condivisione dei processi decisionali e dell’organizzazione dell’assistenza per un gruppo specifico di pazienti durante un periodo di tempo ben definito, critico per definire obiettivi ed elementi chiave dell’assistenza basandosi su evidenze scientifiche e best clinical practice.
Ma solo poco più del 50% delle Regioni italiane ha prodotto un PDTA formale.

Molto si potrebbe fare con la prevenzione, ma nel nostro Paese la percentuale di investimenti ad essa destinati e pari a solo il 4,9% della spesa sanitaria.
Fra le (13) Regioni “virtuose”, soltanto Piemonte e Friuli Venezia Giulia hanno attivato un processo dedicato di informazione e partecipazione dei cittadini/pazienti in questi percorsi. Sul fronte della prevenzione primaria, le Regioni più virtuose nell’attivare percorsi di coinvolgimento degli operatori e dei cittadini sono Friuli Venezia Giulia, Piemonte, Emilia Romagna e Basilicata.
Risultano essere ben definite le equipe multidisciplinari, anche se, sul fronte della riabilitazione, appaiono più avanti sempre Friuli Venezia Giulia, Piemonte, Emilia Romagna, Basilicata e Marche.
Dal 2003 al 2017 sono stati progressivamente autorizzati 190 centri. La percentuale di copertura del fabbisogno di centri ictus, secondo il rapporto di 1 centro ogni 200.000 abitanti, definito come media fra il rapporto 1:150.000 e 1:300.000, come specificato per questi centri dal D.M.70/2015.
Risulta evidente come:
- In Valle d’Aosta (166.6%), Umbria (111.1%), Piemonte (108.5%), Abruzzo (105.4%), Liguria (102.5%), Toscana (101.6%, che sale a 117.6% tenendo conto di 3 centri che trattano pazienti ma ancora non sono iscritti al SITS-ISTR) e Veneto (89.4%), il numero dei centri consente rispettare tale proporzione.
- Segue una seconda fascia di Regioni con una copertura che va dal 70% al 63% e segnatamente Lombardia (70.0%, che sale a 76% tenendo conto di 3 centri che trattano pazienti ma ancora non sono iscritti al SITS-ISTR), Molise (66.7%), Marche (64.9%, che sale a 90.9% tenendo conto di 2 centri che trattano pazienti ma ancora non sono iscritti al SITS-ISTR) ed Emilia Romagna (63%).
- Una terza fascia comprende Regioni con una copertura fi no al 34%: Calabria (50.6%), Friuli Venezia Giulia (49%, che sale a 65.4% tenendo conto di 1 centro che tratta pazienti ma ancora non e iscritto al SITS-ISTR), Sicilia (47.2%, che sale al 70.8% tenendo conto di 6 centri previsti dalla Regione Sicilia ma ancora non sono iscritti al SITS-ISTR)), Lazio (40.8%, che sale al 61.2% tenendo conto di 6 centri che trattano pazienti ma ancora non sono iscritti al SITS-ISTR), Alto Adige (40%), Trentino (38.4%), Sardegna (36.1%), Basilicata (34.8%, che sale a 69.6% tenendo conto di 1 centro che tratta pazienti ma non e ancora iscritto al SITS-ISTR), Puglia (34.3%).
- Infine la Campania (13.6%, che sale al 17% % tenendo conto di 1 centro che tratta pazienti ma ancora non e iscritto al SITS-ISTR).
In altri termini, le Regioni del centro-nord, con l’eccezione di Friuli Venezia Giulia, Trentino e Alto Adige, hanno una copertura da completa a sufficiente. Invece, tutte le Regioni del centro-sud hanno una copertura insufficiente, con la sola eccezione di Umbria, Abruzzo, Molise, Marche e Calabria.
La copertura globale del fabbisogno e del 68.3%, che sale al 75.3% tenendo contro dei centri che trattano pazienti ma non sono ancora iscritti al SITS-ISTR.
L’adeguata gestione del paziente può migliorare l’efficacia dell’intervento ed incidere positivamente sull’esito clinico della fase acuta dell’ictus e, quindi, sulla qualità di vita del paziente, cosi da garantire, nel medio-lungo periodo, anche una riduzione importante della spesa sanitaria, previdenziale e delle cosiddette informal-care (costi sostenuti direttamente dalle famiglie).
In particolare, per realizzare il coinvolgimento e la responsabilizzazione del paziente, ciascun piano terapeutico dovrebbe essere strutturato a misura del soggetto coinvolto tenendo in considerazione i fattori individuali quali età, eventuali comorbidità, ambiente familiare, ambiente sociale, ecc.
In questo scenario una ristrutturazione delle Cure Primarie in chiave “patient-centred care” ha un ruolo determinante, che si può riassumere in tre elementi principali:
1. avere una visione multidisciplinare della persona e dei suoi bisogni, tenendo in considerazione non solo le conseguenze prettamente sanitarie ma anche i risvolti emotivi e psicologici della patologia;
2. promuovere un ruolo attivo del paziente nel prendere decisioni in merito alla sua condizione ed elaborare piani terapeutici che rispondano non solo alle sue esigenze sanitarie, ma che tengano in considerazione anche i fattori individuali, le sue aspettative e le sue prospettive;
3. considerare il cittadino/paziente e i professionisti sanitari come attori alla pari che, per tutta la durata della malattia, devono collaborare insieme per la definizione di un piano d’azione adattato.
In Italia la situazione non cambia e ogni anno si registrano almeno 100.000 nuovi ricoveri dovuti all’ictus cerebrale, circa un terzo delle persone colpite non sopravvive a un anno dall’evento, mentre un altro terzo sopravvive con una significativa invalidità: il numero di persone che attualmente vive in Italia con gli esiti invalidanti di un ictus ha raggiunto la cifra record di quasi un milione.
E’ vero che dal 2003 al 2014 e stata registrata una riduzione della mortalità per le malattie cerebrovascolari del 40,5%, passando dal 13,4 x 10.000 nel 2003 a 8,0 x 10.000 persone residenti nel 2014. Sia nel 2003 che nel 2014 le prime tre cause di morte sono state le malattie ischemiche del cuore, le malattie cerebrovascolari e le altre malattie del cuore, che costituiscono nel loro insieme quasi il 30% dei decessi che si verificano ogni anno.
Ma è vero anche che per evitare che l’invecchiamento costante della popolazione porti inevitabilmente alla risalita dei picchi ci sono quattro obiettivi prioritari da raggiungere nel prossimo decennio: ridurre il numero assoluto di casi di ictus nel nostro Continente del 10%; trattare il 90% o più delle persone colpite nelle Stroke Unit come primo livello di cura; favorire l’adozione di piani nazionali che comprendano l’intera catena di cura, dalla prevenzione primaria alla vita dopo l’ictus; implementare strategie nazionali per interventi multisettoriali di sanità pubblica che promuovano e facilitino uno stile di vita sano, riducendo i fattori ambientali (incluso l’inquinamento atmosferico), socio-economici ed educativi che aumentano il rischio di incorrere nella patologia.
Il quadro e le proposte di azione sull’Ictus arrivano dal “Rapporto sull’Ictus in Italia. Una fotografia su prevenzione, percorsi di cura e prospettive”, che offre per la prima volta una descrizione completa della patologia nel nostro Paese. Il Rapporto è stato realizzato dall’Osservatorio Ictus Italia e presentato questa mattina presso la sala “Nilde Iotti” della Camera dei Deputati.
L’Osservatorio Ictus Italia è nato da un’iniziativa congiunta dell’Associazione per la Lotta all’Ictus Cerebrale (A.L.I.Ce. Italia Onlus), dell’Intergruppo Parlamentare sui problemi sociali dell’Ictus, dell’Italian Stroke Organisation (I.S.O.) e dell’European Stroke Organization (E.S.O.), cui hanno immediatamente aderito anche l’Istituto Superiore di Sanità I.S.S. (Dipartimento Malattie Cardiovascolari, Dismetaboliche e dell’Invecchiamento) e la Società Italiana di Medicina Generale S.I.M.G. (Società Italiana di Medicina Generale e delle Cure Primarie).
In Italia, sottolinea il Rapporto, le persone che hanno avuto un ictus e sono sopravvissute, con esiti più o meno invalidanti, sono oggi circa 940.000, ma il fenomeno è in costante crescita, a causa dell’invecchiamento della popolazione. L'80% del numero totale degli ictus è rappresentato da ictus ischemici con una mortalità a 30 giorni di circa il 20% e del 30% a un anno, mentre la mortalità a 30 giorni dopo un ictus emorragico raggiunge il 50%.
Questi sono sicuramente “numeri” che preoccupano, e che rappresentano l’impatto sociale ed economico che l’ictus ha sulla nostra società in termini impegno del SSN sia nella fase acuta che nella presa in carico della cronicità. Non vi sono solo i “costi diretti” della malattia, l’impegno economico che impoverisce le famiglie delle persone colpite da ictus è la spesa per la così detta “assistenza informale”, che consuma risorse e tempo.
Anche a livello regionale e stato registrato un andamento in discesa tra il 2003 e il 2014, differente fra regione e regione: la mortalità per malattie cerebrovascolari e risultata particolarmente elevata in Sicilia e Campania, sia per gli uomini che per le donne, mentre più bassa e risultata in Emilia Romagna e in Friuli Venezia Giulia.
Dal 2011 al 2016, le ospedalizzazioni per eventi cerebrovascolari sono diminuite mediamente in Italia del 15% sia negli uomini che nelle donne, tranne in alcune Regioni come la Valle D’Aosta (dato italiano più elevato per le donne 719,8x100.000) e il Molise (dato italiano più elevato per gli uomini, 1092,5x100.000), in cui è stato registrato un aumento. Le Regioni con più basso tasso di ospedalizzazione sono risultate per gli uomini il Friuli Venezia Giulia (494,9x100.000) e per le donne il Piemonte (368,7x100.000).
I fattori di rischio cardio-cerebrovascolari sono secondo il Rapporto: l’età, la pressione arteriosa, la colesterolemia, l’indice di massa corporea, il diabete, la familiarità; le condizioni a rischio modificabili sono: l’ipertensione arteriosa, l’obesità, e l’ipercolesterolemia; fra gli stili di vita l’abuso di bevande alcooliche, l’abitudine al fumo e la sedentarietà.

La prevalenza di tutte queste condizioni e risultata maggiore nelle persone con scolarità più bassa (elementari e medie) rispetto a coloro che avevano scolarità superiore (diploma o laurea).
Nonostante la mortalità sia in diminuzione, il Rapporto sottolinea che l’aumento della proporzione di anziani nella popolazione generale fa stimare un aumento dei nuovi casi di malattia nei prossimi anni. Un problema che interessa da vicino l’Italia, in cui l’aspettativa di vita alla nascita e di 79 anni per gli uomini e 84 per le donne.
Quasi la metà degli eventi cerebrovascolari potrebbe essere evitata attraverso l’adozione di stili di vita salutari e un controllo farmacologico nei soggetti ad elevato rischio cardiovascolare globale (il rischio dovuto all’effetto combinato di più fattori di rischio).
I fattori di rischio modificabili sono la pressione arteriosa, il peso, la glicemia, la colesterolemia, che vanno adeguatamente monitorati, mantenendo i valori entro i limiti raccomandati, come pure il consumo di alcool e l’abitudine al fumo.
E dimostrato che l’abolizione del fumo assieme a una attività fisica quotidiana (l’Organizzazione Mondiale della Sanita raccomanda almeno 150 minuti a settimana) e un’alimentazione ricca di verdura, e frutta, cereali integrali, legumi e pesce, e povera di cibi ricchi di grassi saturi (grassi di origine animale), colesterolo, zuccheri semplici (per intenderci i dolci) e sale, aiuta a mantenere livelli favorevoli di pressione arteriosa, colesterolemia e glicemia.

L’informazione corretta della popolazione, il cui primo passo e la conoscenza dei fattori di rischio, dei sintomi e della tempistica degli interventi, oltre alla formazione del personale sanitario, medico ed infermieristico, svolgono un ruolo fondamentale per favorire la consapevolezza dell’importanza di uno stile di vita corretto per la prevenzione di questa malattia e la riduzione delle conseguenze.
E assolutamente necessario, sottolinea il Rapporto, attuare percorsi di informazione, riconoscimento, tempestività e cura dell’ictus cerebrale promossi e condivisi, ciascuno per le proprie competenze, da tutti gli stakeholders: società scientifiche, organizzazioni ed enti d’ambito sanitario, associazione di pazienti e di cittadini, Istituzioni.
Un progetto regionale sulla prevenzione dell’ictus deve avere come basi, secondo il Rapporto, queste informazioni:
1. In Italia l’ictus e la terza causa di morte dopo le malattie cardiovascolari e le neoplasie (10%-12% di tutti i decessi per anno) e la principale causa d’invalidità.
2. L’ictus ischemico rappresenta la forma più frequente di ictus (80% circa), mentre le emorragie intraparenchimali riguardano il 15%-20% e le emorragie subaracnoidee circa il 3%.
3. La prevenzione e considerata la misura più importante per ridurre il peso bio-psico-sociale dell’ictus. E ormai stabilmente riconosciuto che la prevenzione dell’ictus comincia con il controllo e il trattamento dei fattori di rischio mediante due fondamentali “tipi” di strategie preventive, che sono, di fatto, complementari: strategie di popolazione e strategie individuali sui soggetti a rischio elevato.
4. Tutti gli operatori sanitari sono chiamati alla responsabilità di partecipare a tutte le attività atte per prevenire l’ictus, ad iniziare dalla medicina generale che, per il suo ruolo, ha le maggiori potenzialità di svolgere un’efficace azione preventiva, sia primaria sia soprattutto secondaria, sulla popolazione nell’ambito del Servizio Sanitario Nazionale.
5. I fattori di rischio possono essere distinti in: fattori demografici (età, sesso); fattori di rischio intermedi (pressione arteriosa, colesterolemia, glicemia); abitudini comportamentali (fumo, consumo di alcool, alimentazione, esercizio fisico). I fattori del primo gruppo non sono modificabili; quelli del secondo possono richiedere un trattamento farmacologico oltre che misure preventive; quelli del terzo gruppo possono avvalersi di modificazioni dello stile di vita.
6. La cessazione del fumo di sigaretta riduce il rischio di ictus, pertanto e indicata nei soggetti di qualsiasi età e per i fumatori sia moderati che forti.
7. Lo svolgimento di una regolare attività fisica e indicato per la prevenzione dell’ictus.
L’attività fisica graduale, di lieve o moderata intensità e di tipo aerobico (passeggiata a passo spedito per almeno 30 minuti), e indicata nella maggior parte dei giorni della settimana, preferibilmente ogni giorno.
8. In base alle evidenze disponibili, un modello alimentare ispirato alla dieta mediterranea e a basso contenuto di sodio e consigliabile ai fini della prevenzione primaria dell’ictus. E importante mantenere un peso corporeo salutare.
9. Il riconoscimento e la terapia del diabete mellito, unitamente al miglior controllo della glicemia a digiuno e post-prandiale, sono indicati per la riduzione del rischio di ictus.
10. Solo un terzo dei pazienti e consapevole di essere colpito da ictus e la maggior parte dei pazienti non conosce i possibili segni o sintomi del danno cerebrale. Per questo motivo e opportuno migliorare la capacità dei cittadini di riconoscere o sospettare questo tipo di evento.
In Italia, si legge nel Rapporto, i costi diretti per il Servizio Sanitario Nazionale ammontano a circa 16 miliardi di euro all’anno, ai quali vanno aggiunti circa 5 miliardi di euro in termini di costi indiretti, calcolati principalmente come perdita di produttività. In questo contesto è prioritario promuovere sani stili di vita, considerato che gli studi epidemiologici condotti in questi anni hanno dimostrato la reversibilità del rischio, ossia che, riducendo i fattori di rischio, è possibile ritardare o ridurre il numero di eventi che si verificano nella popolazione.
“Nel nostro Paese, solo un terzo delle persone è consapevole di essere colpito da ictus e la maggior parte non conosce i possibili segni o sintomi del danno cerebrale - spiega Nicoletta Reale, Presidente dell’Osservatorio Ictus Italia - per questo risulta assolutamente necessario attuare percorsi di informazione, riconoscimento, tempestività e cura dell’ictus cerebrale promossi e condivisi, ciascuno per le proprie competenze, da tutti gli stakeholders: società scientifiche, organizzazioni ed enti d’ambito sanitario, associazione di pazienti e di cittadini, Istituzioni”.
Una nota dolente che emerge dal Rapporto è che sono ancora poche le Unita neurovascolari sul territorio, a scapito soprattutto delle Regioni del Sud. Su 300 Unita neurovascolari necessarie, ne sono operative circa 190, di cui l’80% al Nord.
I Percorsi Diagnostici, Terapeutici e Assistenziali (PDTA) sono interventi complessi mirati alla condivisione dei processi decisionali e dell’organizzazione dell’assistenza per un gruppo specifico di pazienti durante un periodo di tempo ben definito, critico per definire obiettivi ed elementi chiave dell’assistenza basandosi su evidenze scientifiche e best clinical practice.
Ma solo poco più del 50% delle Regioni italiane ha prodotto un PDTA formale.

Molto si potrebbe fare con la prevenzione, ma nel nostro Paese la percentuale di investimenti ad essa destinati e pari a solo il 4,9% della spesa sanitaria.
Fra le (13) Regioni “virtuose”, soltanto Piemonte e Friuli Venezia Giulia hanno attivato un processo dedicato di informazione e partecipazione dei cittadini/pazienti in questi percorsi. Sul fronte della prevenzione primaria, le Regioni più virtuose nell’attivare percorsi di coinvolgimento degli operatori e dei cittadini sono Friuli Venezia Giulia, Piemonte, Emilia Romagna e Basilicata.
Risultano essere ben definite le equipe multidisciplinari, anche se, sul fronte della riabilitazione, appaiono più avanti sempre Friuli Venezia Giulia, Piemonte, Emilia Romagna, Basilicata e Marche.
Dal 2003 al 2017 sono stati progressivamente autorizzati 190 centri. La percentuale di copertura del fabbisogno di centri ictus, secondo il rapporto di 1 centro ogni 200.000 abitanti, definito come media fra il rapporto 1:150.000 e 1:300.000, come specificato per questi centri dal D.M.70/2015.
Risulta evidente come:
- In Valle d’Aosta (166.6%), Umbria (111.1%), Piemonte (108.5%), Abruzzo (105.4%), Liguria (102.5%), Toscana (101.6%, che sale a 117.6% tenendo conto di 3 centri che trattano pazienti ma ancora non sono iscritti al SITS-ISTR) e Veneto (89.4%), il numero dei centri consente rispettare tale proporzione.
- Segue una seconda fascia di Regioni con una copertura che va dal 70% al 63% e segnatamente Lombardia (70.0%, che sale a 76% tenendo conto di 3 centri che trattano pazienti ma ancora non sono iscritti al SITS-ISTR), Molise (66.7%), Marche (64.9%, che sale a 90.9% tenendo conto di 2 centri che trattano pazienti ma ancora non sono iscritti al SITS-ISTR) ed Emilia Romagna (63%).
- Una terza fascia comprende Regioni con una copertura fi no al 34%: Calabria (50.6%), Friuli Venezia Giulia (49%, che sale a 65.4% tenendo conto di 1 centro che tratta pazienti ma ancora non e iscritto al SITS-ISTR), Sicilia (47.2%, che sale al 70.8% tenendo conto di 6 centri previsti dalla Regione Sicilia ma ancora non sono iscritti al SITS-ISTR)), Lazio (40.8%, che sale al 61.2% tenendo conto di 6 centri che trattano pazienti ma ancora non sono iscritti al SITS-ISTR), Alto Adige (40%), Trentino (38.4%), Sardegna (36.1%), Basilicata (34.8%, che sale a 69.6% tenendo conto di 1 centro che tratta pazienti ma non e ancora iscritto al SITS-ISTR), Puglia (34.3%).
- Infine la Campania (13.6%, che sale al 17% % tenendo conto di 1 centro che tratta pazienti ma ancora non e iscritto al SITS-ISTR).
In altri termini, le Regioni del centro-nord, con l’eccezione di Friuli Venezia Giulia, Trentino e Alto Adige, hanno una copertura da completa a sufficiente. Invece, tutte le Regioni del centro-sud hanno una copertura insufficiente, con la sola eccezione di Umbria, Abruzzo, Molise, Marche e Calabria.
La copertura globale del fabbisogno e del 68.3%, che sale al 75.3% tenendo contro dei centri che trattano pazienti ma non sono ancora iscritti al SITS-ISTR.
L’adeguata gestione del paziente può migliorare l’efficacia dell’intervento ed incidere positivamente sull’esito clinico della fase acuta dell’ictus e, quindi, sulla qualità di vita del paziente, cosi da garantire, nel medio-lungo periodo, anche una riduzione importante della spesa sanitaria, previdenziale e delle cosiddette informal-care (costi sostenuti direttamente dalle famiglie).
In particolare, per realizzare il coinvolgimento e la responsabilizzazione del paziente, ciascun piano terapeutico dovrebbe essere strutturato a misura del soggetto coinvolto tenendo in considerazione i fattori individuali quali età, eventuali comorbidità, ambiente familiare, ambiente sociale, ecc.
In questo scenario una ristrutturazione delle Cure Primarie in chiave “patient-centred care” ha un ruolo determinante, che si può riassumere in tre elementi principali:
1. avere una visione multidisciplinare della persona e dei suoi bisogni, tenendo in considerazione non solo le conseguenze prettamente sanitarie ma anche i risvolti emotivi e psicologici della patologia;
2. promuovere un ruolo attivo del paziente nel prendere decisioni in merito alla sua condizione ed elaborare piani terapeutici che rispondano non solo alle sue esigenze sanitarie, ma che tengano in considerazione anche i fattori individuali, le sue aspettative e le sue prospettive;
3. considerare il cittadino/paziente e i professionisti sanitari come attori alla pari che, per tutta la durata della malattia, devono collaborare insieme per la definizione di un piano d’azione adattato.
18 dicembre 2018
© QS Edizioni - Riproduzione riservata
- Allegati
- Fattori di rischio
- Raccomandazioni
- Cure
- Il Rapporto