QS Edizioni - venerdì 26 aprile 2024
Resistenza antimicrobica: Italia ancora tra i paesi al top anche se diminuisce il consumo. Il report ECDC
18 novembre -
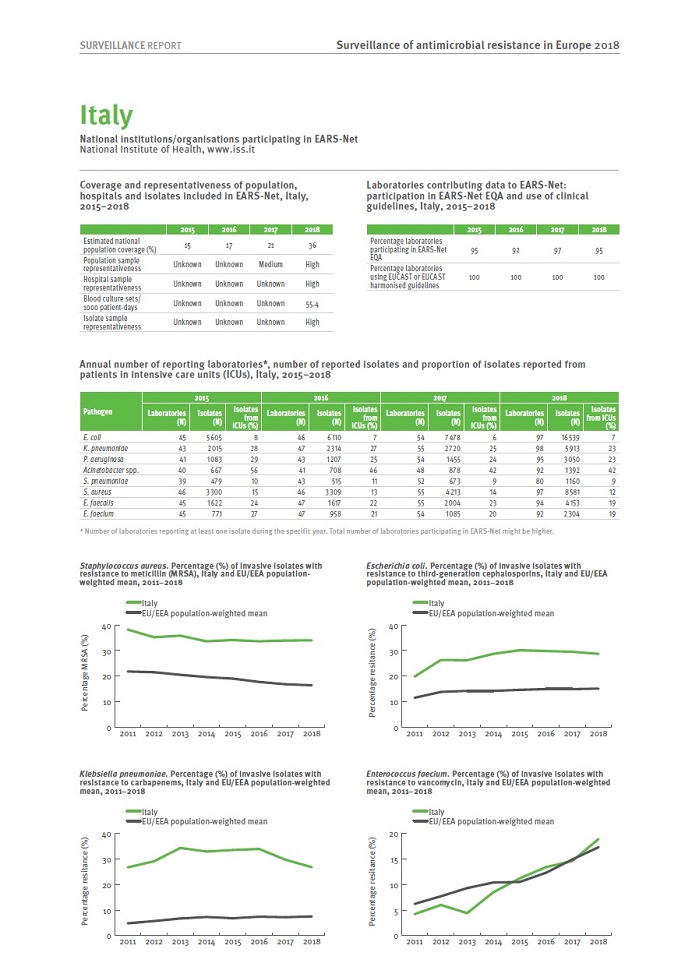
In Italia diminuisce sensibilmente il consumo di antibiotici (-1,9%), ma non la resistenza antimicrobica e il nostro Paese ha ad esempio una delle percentuali più alte (tra il 25 e il 50%) d’Europa (assieme ala Slovacchia e alla Bulgaria) di resistenza per l’escherichia coli, superiore al 50% (con altri paesi quasi tutti dell’Est) per la klebsiella pneumoniae, sempre superiore al 50% per le specie di Acinetobacter, tra il 25 e il 50% per ler stafilococco aureo e per l’enterococco fecale e così via, ma con dati sempre superiori alla media Ue.
I risultati sono stati presentati in due rapporti: quello di sorveglianza dell’ECDC (Centro europeo per la prevenzione e il controllo delle malattie) sulla resistenza antimicrobica (AMR) e quello sul consumo di antimicrobici nell'UE / SEE, diffusi in occasione dell’avio della settimana sulla consapevolezza nell’uso degli antibiotici.
Il primo si basa sui risultati di isolati invasivi segnalati alla Rete europea di sorveglianza della resistenza antimicrobica (EARS-Net) da 30 paesi dell'Unione Europea (UE) e dello Spazio economico europeo (SEE) nel 2019 (dati riferendosi al 2018) e sulle analisi delle tendenze dei dati comunicati dai paesi partecipanti per il periodo 2015-2018.
Il secondo indica che nel 2018, il consumo totale medio (comunità e settore ospedaliero combinati) di antibatterici per uso sistemico (gruppo ATC J01) nell'UE / SEE è stato di 20,1 DDD per 1 000 abitanti al giorno (intervallo paese: 9,7–34,0). Durante il periodo 2009-2018, non sono stati osservati cambiamenti statisticamente significativi per l'UE / SEE nel complesso.
Il consumo di antibiotici
Ventotto paesi - 26 Stati membri dell'UE e due paesi SEE (Islanda e Norvegia) - hanno riferito dati sul consumo di antimicrobici per il 2018. Ventiquattro paesi hanno riferito il consumo sia sul territorio che in ospedale, tre Paesi hanno riportato solo consumi sul territorio e un Paese ha dichiarato il totale del consumo per entrambi i settori, ma senza differenziarli.
Il consumo di antimicrobici è espresso come numero di dosi giornaliere definite (DDD) per 1 000 abitanti al giorno. Nel 2018, il consumo totale medio (territorio e settore ospedaliero) di antibatterici per uso sistemico nell'UE / SEE era 19,8 DDD per 1 000 abitanti al giorno (intervallo paese: 9,7–34,0).
Il consumo medio di antivirali per uso sistemico in entrambi i settori era 2,2 DDD per 1 000 abitanti al giorno (intervallo paese: 0,23–6,78).
Settore delle cure primarie
Sul territorio, il consumo medio di antibatterici per uso sistemico era 18,4 DDD per 1 000 abitanti al giorno (intervallo Paesi: 8,9–32,4). Nel periodo 2009-2018, non sono stati osservati cambiamenti statisticamente significativi. Tuttavia, tendenze statisticamente in calo sono state osservate per nove paesi (Austria, Belgio, Danimarca, Finlandia, Italia, Lussemburgo, Spagna, Paesi Bassi, Portogallo e Svezia). Per quattro sono state osservate tendenze crescenti statisticamente significative (Bulgaria, Irlanda, Lettonia e Polonia).
Il rapporto medio di consumo di penicilline ad ampio spettro, cefalosporine, macrolidi (eccetto eritromicina) e fluorochinoloni rispetto al consumo di penicilline a spettro ristretto, cefalosporine e i macrolidi (cioè eritromicina) sul territorio era 2.9 (intervallo di paesi: 0,1-24,0). Durante il periodo 2009-2018, sono state osservate tendenze crescenti statisticamente significative per l'UE / SEE e per sette paesi in particolare e sono state osservate tendenze decrescenti statisticamente significative per otto paesi.
Il consumo medio di antimicotici e antimicotici per uso sistemico sul territorio era 1,0 DDD per 1 000 abitanti al giorno (intervallo di paesi: 0,39–3,0).
Settore ospedaliero
Nel settore ospedaliero, il consumo medio di antibatterici per uso sistemico era 1,8 DDD per 1 000 abitanti al giorno (intervallo di paesi: 0,8–2,5). Nel periodo 2009-2018, non sono stati osservati cambiamenti statisticamente significativi per l'UE / SEE nel complesso. Tendenze decrescenti statisticamente significative decrescenti sono state osservate per cinque paesi (Belgio, Finlandia, Lettonia, Lussemburgo e Norvegia); tendenze crescenti statisticamente significative per sette paesi (Bulgaria, Croazia, Danimarca, Irlanda, Malta, Portogallo e Svezia).
Il consumo medio di carbapenemi nel settore ospedaliero è stato di 0,04 DDD per 1 000 abitanti al giorno (intervallo di paesi: 0,01-0,12); questa media non è aumentata significativamente tra il 2009 e il 2018. Sono state osservate tendenze in aumento statisticamente significative per sei paesi (Bulgaria, Croazia, Danimarca, Estonia, Ungheria e Malta) e tendenze decrescenti statisticamente significative sono state osservate per due paesi (Portogallo e Norvegia) nello stesso periodo.
Il consumo medio di polimixine nel settore ospedaliero è stato di 0,01 DDD per 1 000 abitanti per giorno (intervallo di paesi: <0,001-0,07) e aumentato in modo significativo tra il 2009 e il 2018. Statisticamente sono state osservate tendenze in aumento significative per nove paesi (Bulgaria, Danimarca, Estonia, Ungheria, Lettonia, Norvegia, Portogallo, Slovenia, Portogallo e Svezia) e tendenze decrescenti statisticamente significative per l’Irlanda.
La percentuale media di glicopeptidi, cefalosporine di terza e quarta generazione, monobactam, carbapenemi, fluorochinoloni, polimixine, piperacillina e inibitore enzimatico, linezolid, tedizolid e consumo di daptomicina rispetto al consumo totale di antibatterici per uso sistemico in ospedale era del 32,5% (intervallo Paese: 17-58%). Nel periodo 2009-2018, tendenze in aumento statisticamente significative sono state osservate in generale e in particolare per sette paesi, mentre nessun paese ha mostrato una tendenza decrescente statisticamente significativa.
Il consumo medio di antimicotici e antimicotici per uso sistemico nel settore ospedaliero era 0,16 DDD per 1 000 abitanti al giorno (intervallo di paesi: 0,03-0,21).
La sorveglianza della resistenza antimicrobica in Europa 2018
Come negli anni precedenti, la situazione della resistenza antimicrobica in Europa mostra ampie variazioni a seconda delle specie batteriche, del gruppo antimicrobico e della regione geografica. Per diverse combinazioni di gruppi batterici-specie antimicrobiche, è evidente un gradiente da nord a sud e da ovest a est. In generale, percentuali di resistenza inferiori sono state segnalate dai paesi del nord, mentre percentuali più elevate sono state segnalate nel sud e nell'est dell'Europa. L'elevata variabilità della resistenza antimicrobica nei paesi UE / SEE rafforza la possibilità di riduzioni significative attraverso investimenti per rafforzare le migliori pratiche attuali.
Nel 2018, oltre la metà degli isolati di Escherichia coli ha riferito a EARS-Net e più di un terzo degli isolati di Klebsiella pneumoniae erano resistenti ad almeno un gruppo antimicrobico sotto regolare sorveglianza e era frequente la resistenza combinata a diversi gruppi antimicrobici. Le percentuali di resistenza erano generalmente più alte in K. pneumoniae che in E. coli. Mentre la resistenza al carbapenem è rimasta rara in E. coli, diversi paesi hanno riportato percentuali di resistenza al carbapenem superiori al 10% per K. pneumoniae . La resistenza al carbapenem era anche comune nelle specie Pseudomonas aeruginosa e Acinetobacter e con percentuali più elevate rispetto a K. pneumoniae. Per tutti e quattro i batteri gram-negativi, anche i paesi che hanno riportato le percentuali di resistenza ai carbapenemi più elevate sono stati tra i paesi che hanno riportato le percentuali di resistenza più elevate per altri gruppi antimicrobici. Per la maggior parte delle combinazioni di gruppi batterici-antimicrobici Gram-negativi, le variazioni delle percentuali di resistenza tra il 2015 e il 2018 sono state moderate e la resistenza è rimasta ai livelli elevati precedentemente segnalati.
Per Streptococcus pneumoniae , la situazione di resistenza sembrava stabile, ma con grandi variazioni tra paesi. Per lo Staphylococcus aureus , il calo della percentuale di isolati resistenti alla meticillina (ovvero MRSA) segnalati negli anni precedenti è continuato nel 2018. Tuttavia, MRSA rimane un importante patogeno nell'UE / SEE, poiché i livelli di MRSA erano ancora elevati in diversi paesi e la resistenza combinata ad altri gruppi antimicrobici era comune.
Uno sviluppo di particolare preoccupazione è stato l'aumento della percentuale media ponderata per la popolazione UE / SEE per Enterococcus faecium resistente alla vancomicina dal 10,5% nel 2015 al 17,3% nel 2018. Le corrispondenti tendenze crescenti evidenziano la necessità di un attento monitoraggio per comprendere meglio l'epidemiologia, diversità clonale e fattori di rischio associati all'infezione. Contrariamente a molte altre specie sotto sorveglianza, non è stato possibile vedere alcun modello geografico distinto per E. faecium resistente alla vancomicina, poiché sono state riportate percentuali elevate sia dall'Europa meridionale, orientale e settentrionale.
Gli alti livelli di resistenza antimicrobica per diverse importanti combinazioni di gruppi di specie batteriche-antimicrobiche segnalati a EARS-Net per il 2018 mostrano che la resistenza antimicrobica rimane una sfida seria nell'UE / SEE.
Nonostante la definizione delle priorità politiche della resistenza antimicrobica come minaccia alla salute pubblica e la disponibilità di linee guida basate sull'evidenza per la gestione antimicrobica, un'adeguata capacità microbiologica e la prevenzione e il controllo delle infezioni, è chiaro che le azioni di sanità pubblica per affrontare la situazione rimangono insufficienti.
I risultati sono stati presentati in due rapporti: quello di sorveglianza dell’ECDC (Centro europeo per la prevenzione e il controllo delle malattie) sulla resistenza antimicrobica (AMR) e quello sul consumo di antimicrobici nell'UE / SEE, diffusi in occasione dell’avio della settimana sulla consapevolezza nell’uso degli antibiotici.
Il primo si basa sui risultati di isolati invasivi segnalati alla Rete europea di sorveglianza della resistenza antimicrobica (EARS-Net) da 30 paesi dell'Unione Europea (UE) e dello Spazio economico europeo (SEE) nel 2019 (dati riferendosi al 2018) e sulle analisi delle tendenze dei dati comunicati dai paesi partecipanti per il periodo 2015-2018.
Il secondo indica che nel 2018, il consumo totale medio (comunità e settore ospedaliero combinati) di antibatterici per uso sistemico (gruppo ATC J01) nell'UE / SEE è stato di 20,1 DDD per 1 000 abitanti al giorno (intervallo paese: 9,7–34,0). Durante il periodo 2009-2018, non sono stati osservati cambiamenti statisticamente significativi per l'UE / SEE nel complesso.
Il consumo di antibiotici
Ventotto paesi - 26 Stati membri dell'UE e due paesi SEE (Islanda e Norvegia) - hanno riferito dati sul consumo di antimicrobici per il 2018. Ventiquattro paesi hanno riferito il consumo sia sul territorio che in ospedale, tre Paesi hanno riportato solo consumi sul territorio e un Paese ha dichiarato il totale del consumo per entrambi i settori, ma senza differenziarli.
Il consumo di antimicrobici è espresso come numero di dosi giornaliere definite (DDD) per 1 000 abitanti al giorno. Nel 2018, il consumo totale medio (territorio e settore ospedaliero) di antibatterici per uso sistemico nell'UE / SEE era 19,8 DDD per 1 000 abitanti al giorno (intervallo paese: 9,7–34,0).
Il consumo medio di antivirali per uso sistemico in entrambi i settori era 2,2 DDD per 1 000 abitanti al giorno (intervallo paese: 0,23–6,78).
Settore delle cure primarie
Sul territorio, il consumo medio di antibatterici per uso sistemico era 18,4 DDD per 1 000 abitanti al giorno (intervallo Paesi: 8,9–32,4). Nel periodo 2009-2018, non sono stati osservati cambiamenti statisticamente significativi. Tuttavia, tendenze statisticamente in calo sono state osservate per nove paesi (Austria, Belgio, Danimarca, Finlandia, Italia, Lussemburgo, Spagna, Paesi Bassi, Portogallo e Svezia). Per quattro sono state osservate tendenze crescenti statisticamente significative (Bulgaria, Irlanda, Lettonia e Polonia).
Il rapporto medio di consumo di penicilline ad ampio spettro, cefalosporine, macrolidi (eccetto eritromicina) e fluorochinoloni rispetto al consumo di penicilline a spettro ristretto, cefalosporine e i macrolidi (cioè eritromicina) sul territorio era 2.9 (intervallo di paesi: 0,1-24,0). Durante il periodo 2009-2018, sono state osservate tendenze crescenti statisticamente significative per l'UE / SEE e per sette paesi in particolare e sono state osservate tendenze decrescenti statisticamente significative per otto paesi.
Il consumo medio di antimicotici e antimicotici per uso sistemico sul territorio era 1,0 DDD per 1 000 abitanti al giorno (intervallo di paesi: 0,39–3,0).
Settore ospedaliero
Nel settore ospedaliero, il consumo medio di antibatterici per uso sistemico era 1,8 DDD per 1 000 abitanti al giorno (intervallo di paesi: 0,8–2,5). Nel periodo 2009-2018, non sono stati osservati cambiamenti statisticamente significativi per l'UE / SEE nel complesso. Tendenze decrescenti statisticamente significative decrescenti sono state osservate per cinque paesi (Belgio, Finlandia, Lettonia, Lussemburgo e Norvegia); tendenze crescenti statisticamente significative per sette paesi (Bulgaria, Croazia, Danimarca, Irlanda, Malta, Portogallo e Svezia).
Il consumo medio di carbapenemi nel settore ospedaliero è stato di 0,04 DDD per 1 000 abitanti al giorno (intervallo di paesi: 0,01-0,12); questa media non è aumentata significativamente tra il 2009 e il 2018. Sono state osservate tendenze in aumento statisticamente significative per sei paesi (Bulgaria, Croazia, Danimarca, Estonia, Ungheria e Malta) e tendenze decrescenti statisticamente significative sono state osservate per due paesi (Portogallo e Norvegia) nello stesso periodo.
Il consumo medio di polimixine nel settore ospedaliero è stato di 0,01 DDD per 1 000 abitanti per giorno (intervallo di paesi: <0,001-0,07) e aumentato in modo significativo tra il 2009 e il 2018. Statisticamente sono state osservate tendenze in aumento significative per nove paesi (Bulgaria, Danimarca, Estonia, Ungheria, Lettonia, Norvegia, Portogallo, Slovenia, Portogallo e Svezia) e tendenze decrescenti statisticamente significative per l’Irlanda.
La percentuale media di glicopeptidi, cefalosporine di terza e quarta generazione, monobactam, carbapenemi, fluorochinoloni, polimixine, piperacillina e inibitore enzimatico, linezolid, tedizolid e consumo di daptomicina rispetto al consumo totale di antibatterici per uso sistemico in ospedale era del 32,5% (intervallo Paese: 17-58%). Nel periodo 2009-2018, tendenze in aumento statisticamente significative sono state osservate in generale e in particolare per sette paesi, mentre nessun paese ha mostrato una tendenza decrescente statisticamente significativa.
Il consumo medio di antimicotici e antimicotici per uso sistemico nel settore ospedaliero era 0,16 DDD per 1 000 abitanti al giorno (intervallo di paesi: 0,03-0,21).
La sorveglianza della resistenza antimicrobica in Europa 2018
Come negli anni precedenti, la situazione della resistenza antimicrobica in Europa mostra ampie variazioni a seconda delle specie batteriche, del gruppo antimicrobico e della regione geografica. Per diverse combinazioni di gruppi batterici-specie antimicrobiche, è evidente un gradiente da nord a sud e da ovest a est. In generale, percentuali di resistenza inferiori sono state segnalate dai paesi del nord, mentre percentuali più elevate sono state segnalate nel sud e nell'est dell'Europa. L'elevata variabilità della resistenza antimicrobica nei paesi UE / SEE rafforza la possibilità di riduzioni significative attraverso investimenti per rafforzare le migliori pratiche attuali.
Nel 2018, oltre la metà degli isolati di Escherichia coli ha riferito a EARS-Net e più di un terzo degli isolati di Klebsiella pneumoniae erano resistenti ad almeno un gruppo antimicrobico sotto regolare sorveglianza e era frequente la resistenza combinata a diversi gruppi antimicrobici. Le percentuali di resistenza erano generalmente più alte in K. pneumoniae che in E. coli. Mentre la resistenza al carbapenem è rimasta rara in E. coli, diversi paesi hanno riportato percentuali di resistenza al carbapenem superiori al 10% per K. pneumoniae . La resistenza al carbapenem era anche comune nelle specie Pseudomonas aeruginosa e Acinetobacter e con percentuali più elevate rispetto a K. pneumoniae. Per tutti e quattro i batteri gram-negativi, anche i paesi che hanno riportato le percentuali di resistenza ai carbapenemi più elevate sono stati tra i paesi che hanno riportato le percentuali di resistenza più elevate per altri gruppi antimicrobici. Per la maggior parte delle combinazioni di gruppi batterici-antimicrobici Gram-negativi, le variazioni delle percentuali di resistenza tra il 2015 e il 2018 sono state moderate e la resistenza è rimasta ai livelli elevati precedentemente segnalati.
Per Streptococcus pneumoniae , la situazione di resistenza sembrava stabile, ma con grandi variazioni tra paesi. Per lo Staphylococcus aureus , il calo della percentuale di isolati resistenti alla meticillina (ovvero MRSA) segnalati negli anni precedenti è continuato nel 2018. Tuttavia, MRSA rimane un importante patogeno nell'UE / SEE, poiché i livelli di MRSA erano ancora elevati in diversi paesi e la resistenza combinata ad altri gruppi antimicrobici era comune.
Uno sviluppo di particolare preoccupazione è stato l'aumento della percentuale media ponderata per la popolazione UE / SEE per Enterococcus faecium resistente alla vancomicina dal 10,5% nel 2015 al 17,3% nel 2018. Le corrispondenti tendenze crescenti evidenziano la necessità di un attento monitoraggio per comprendere meglio l'epidemiologia, diversità clonale e fattori di rischio associati all'infezione. Contrariamente a molte altre specie sotto sorveglianza, non è stato possibile vedere alcun modello geografico distinto per E. faecium resistente alla vancomicina, poiché sono state riportate percentuali elevate sia dall'Europa meridionale, orientale e settentrionale.
Gli alti livelli di resistenza antimicrobica per diverse importanti combinazioni di gruppi di specie batteriche-antimicrobiche segnalati a EARS-Net per il 2018 mostrano che la resistenza antimicrobica rimane una sfida seria nell'UE / SEE.
Nonostante la definizione delle priorità politiche della resistenza antimicrobica come minaccia alla salute pubblica e la disponibilità di linee guida basate sull'evidenza per la gestione antimicrobica, un'adeguata capacità microbiologica e la prevenzione e il controllo delle infezioni, è chiaro che le azioni di sanità pubblica per affrontare la situazione rimangono insufficienti.

18 novembre 2019
© QS Edizioni - Riproduzione riservata
- Articoli collegati
- Settimana mondiale della consapevolezza antibiotica. Lo slogan della campagna Oms-Fao-Oie: “Il futuro degli antibiotici dipende da noi”