QS Edizioni - giovedì 2 maggio 2024
Studi e Analisi
Le Regioni in ordine sparso nella lotta al Covid
di M.Antonini, C.Berardi e F.Paolucci 4 maggio - Le differenze tra gli approcci e le risposte dei vari governi regionali all’emergenza e i risultati ottenuti suggeriscono che l'impatto del Covid19 va studiato meglio a livello regionale. Alla luce delle attuali discussioni in corso sulle strategie di uscita ottimali, la flessibilità regionale o locale è fondamentale. Non solo dal punto di vista epidemiologico, ma anche per sostenere risposte efficaci e ridurre il rischio di altre ondate nel tempo
4 maggio - Le differenze tra gli approcci e le risposte dei vari governi regionali all’emergenza e i risultati ottenuti suggeriscono che l'impatto del Covid19 va studiato meglio a livello regionale. Alla luce delle attuali discussioni in corso sulle strategie di uscita ottimali, la flessibilità regionale o locale è fondamentale. Non solo dal punto di vista epidemiologico, ma anche per sostenere risposte efficaci e ridurre il rischio di altre ondate nel tempo
In Italia, come nel resto del mondo, il dibattito di politica pubblica si concentra sulla strategia di uscita dall'isolamento messo in atto per contrastare la diffusione del nuovo COVID--19. Il confronto, intorno alla cosiddetta fase 2, è complesso a livello decisionale e criticato dalle opposizioni a livello politico. L'Italia, uno dei Paesi più colpiti, è anche tra i primi ad aver approvato un piano di uscita, il 26 aprile.
Esso si compone di tre fasi. La prima ha luogo tra il 4 e il 18 maggio e permette la libera circolazione delle persone solo all'interno della regione di residenza e per attività necessarie (lavoro, salute). Le visite presso i parenti sono consentite, ma solo con mascherine e gli assembramenti rimangono vietati. Il 7 maggio le Regioni valuteranno i tassi di contagio e per le aree che supereranno la soglia imposta dal Ministero della Salute ci sarà un ritorno all'isolamento. Il 18 marzo apriranno i negozi di vendita al dettaglio e dal 1° giugno i bar e i ristoranti.
Per il successo di qualsiasi strategia di uscita bisogna considerare, tra gli altri fattori, la capacità dei sistemi sanitari di far fronte a una latente situazione esplosiva, l'efficacia delle strategie di uscita adottate dai governi e l'allineamento decisionale tra governo centrale, regionale e locale. Quest'ultimo è fondamentale anche perché si collega indissolubilmente alla chiave di ogni strategia di uscita: il comportamento delle persone e la loro reattività nel tempo. L’esperienza italiana nella gestione del COVID-19 ha messo in luce la mancanza di coordinamento a il livello nazionale e regionale.
Finora, in molti paesi con sistemi sanitari decentrati o federali - tra cui Italia, Australia, Germania, Spagna e Stati Uniti - si sono ottenuti risultati contrastanti che hanno rivelato i limiti piuttosto che le virtù del decentramento. In Italia e in Spagna il blame game è rivolto in particolare all'amministrazione centrale dalle Regioni. Esse rivendicano una maggiore flessibilità nell’uscita, in gran parte per ragioni economiche, che però ha già portato a una disastrosa strategia iniziale di prevenzione e contenimento. Abbiamo osservato una rapida escalation verso misure di contenimento più restrittive, mai viste dal secondo dopoguerra, anche per le Regioni in cui il tasso di contagio epidemico era ben al di sotto del tasso di contagio statisticamente critico dell'1,0.
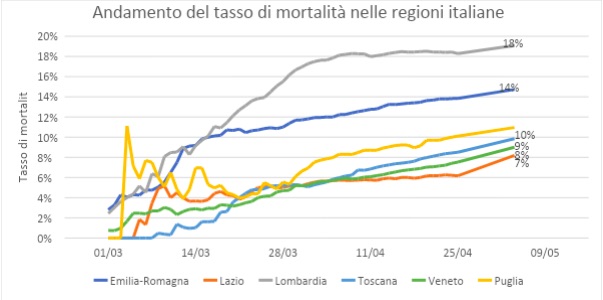
Per comprendere la necessità di un forte allineamento a diversi livelli, guardiamo a tre regioni italiane con profili demografici molto simili e con i migliori sistemi sanitari: Lombardia, Veneto ed Emilia-Romagna. Come previsto dalla Costituzione, ogni Regione ha risposto autonomamente all'emergenza, attuando le proprie politiche sanitarie, le quali hanno condotto a risultati diversi. Il bilancio dei decessi fornisce una chiara indicazione: il 3 maggio la Lombardia ha registrato 14.231 morti, l'Emilia-Romagna 3.642 e il Veneto 1.516. Nel resto del paese, la Toscana ha riportato 872 decessi, il Lazio 508 e la Puglia 424. Quasi la metà dei decessi è concentrato in Lombardia.
Il sistema sanitario italiano
A partire dal 2001, le regioni hanno gradualmente acquisito autonomia e ampliato il loro ruolo e le loro competenze nella gestione dell'erogazione dei servizi sanitari. Questo processo ha portato ad una deriva regionale. Venti sistemi sanitari diversi (uno per regione) determinano un accesso ai servizi sanitari profondamente diversificato.
L'Emilia Romagna ha messo in atto un mix di investimenti pubblici e privati, profit e no profit, sotto la stretta direzione del sistema pubblico. Ciò ha prodotto un sistema di servizi diffusi e fortemente collegati tra loro, principalmente a livello distrettuale. La regione ha infatti investito risorse nella sanità territoriale e sociale attraverso 107 ospedali di comunità (Case della Salute) per 4,46 milioni di abitanti.
Il Veneto ha investito nell'assistenza territoriale per servire circa 4,06 milioni di abitanti con forme complesse di integrazione delle cure primarie e strutture di ricovero intermedio (ospedali territoriali, unità territoriali di riabilitazione e case di cura per malati terminali).
La Lombardia ha perseguito un modello basato sulla concorrenza tra il settore pubblico e quello privato, equiparando le due tipologie di strutture. Queste ultime sono state accreditate nel sistema regionale. Uno studio di Sartor, su dati del 2017, mostra che il 50% del totale delle strutture sanitarie lombarde è privato. Il settore privato ha investito molto sui policlinici, sfruttando più ampi margini di profitto dell’assistenza ospedaliera specialistica rispetto a quella territoriale per la cura di malattie croniche. In tal modo è stata perseguita un’ottica di efficienza attraverso economie di scala e di scopo. Il sistema lombardo ha ottenuto risultati eccezionali sia per trattamenti acuti che cronici. Tuttavia, il sistema ha investito poco nella copertura territoriale. Esistono solo 27 autorità sanitarie locali che servono 10,06 milioni di abitanti.
Corona virus: differenze nella risposta e nei risultati delle diverse regioni
Considerando il numero di tamponi per 1.000 abitanti al 3 maggio, il Veneto ha effettuato 85 tamponi, mentre la Lombardia e l'Emilia-Romagna rispettivamente 41 e 40. La Toscana ha effettuato 40 tamponi ogni 1.000 abitanti nonostante abbia solo un terzo dei casi confermati rispetto a quelli dell’ Emilia Romagna e 1/10 rispetto a quelli della Lombardia.

Il Veneto ha risposto all’emergenza COVID con una strategia d’attacco, che può essere paragonata a quelle della Corea del Sud, dell'Islanda e di Singapore: test per casi sintomatici e asintomatici, tracciamento di potenziali positivi a partire dai casi confermati, diagnosi e cura a domicilio. Infine, sono stati messi in atto strategie per proteggere il personale sanitario e altri lavoratori essenziali.
L'Emilia Romagna ha inizialmente subito il colpo. In seguito, la regione ha introdotto la terapia farmacologica per curare i pazienti positivi a domicilio, impedendo l'arrivo in ospedale in condizioni gravi. Inoltre, il 27 marzo è stato lanciato un piano che prevede 5.000 tamponi al giorno per estendere il monitoraggio alle categorie a rischio, a partire dagli operatori sanitari e socio-sanitari. Sono stati introdotti anche test drive-through (esecuzione dei tamponi senza scendere dall'auto) per monitorare i pazienti al termine della quarantena.
La Lombardia ha optato per un approccio più conservativo, concentrandosi su pazienti con sintomi evidenti che sono stati ricoverati negli ospedali. In un'intervista, Cristanti ha sostenuto che la mancanza di una strategia che prevedesse test domiciliari ha contribuito al collasso del sistema sanitario lombardo a livello locale. Questo spiegherebbe anche perché il tasso di mortalità è significativamente più alto di quello di altre regioni (18% contro il 13% dell'Emilia-Romagna e il 7% del Veneto). In effetti, il numero di persone contagiate è molto più elevato, ma i molti casi non vengono individuati. In Lombardia sono più di 5.000 gli operatori sanitari contagiati.
Perché è fondamentale guardare alle statistiche regionali piuttosto che a quelle nazionali?
Un interessante contributo di Maltagliati dimostra che anche se in ogni focolaio regionale l'epidemia segue un andamento esponenziale, nel complesso la "somma" dei focolai epidemici può avere un'evoluzione differente e non lineare. Come si evince dal grafico sottostante, il tasso di mortalità della Lombardia è diverso rispetto alle altre regioni come Emilia Romagna e Veneto. I dati regionali, quindi, raccontano una storia diversa rispetto a quelli nazionali.
Le differenze tra gli approcci e le risposte dei vari governi regionali all’emergenza e i risultati ottenuti suggeriscono che l'impatto del Covid19 è studiato meglio a livello regionale. Alla luce delle attuali discussioni in corso sulle strategie di uscita ottimali, la flessibilità regionale o locale è fondamentale. Non solo dal punto di vista epidemiologico, ma anche per sostenere risposte efficaci e ridurre il rischio di altre ondate nel tempo.
Marcello Antonini, PhD Candidate, University of Newcastle
Chiara Berardi, PhD Candidate, University of Newcastle
Prof Francesco Paolucci, PhD, University of Newcastle & Università di Bologna
Esso si compone di tre fasi. La prima ha luogo tra il 4 e il 18 maggio e permette la libera circolazione delle persone solo all'interno della regione di residenza e per attività necessarie (lavoro, salute). Le visite presso i parenti sono consentite, ma solo con mascherine e gli assembramenti rimangono vietati. Il 7 maggio le Regioni valuteranno i tassi di contagio e per le aree che supereranno la soglia imposta dal Ministero della Salute ci sarà un ritorno all'isolamento. Il 18 marzo apriranno i negozi di vendita al dettaglio e dal 1° giugno i bar e i ristoranti.
Per il successo di qualsiasi strategia di uscita bisogna considerare, tra gli altri fattori, la capacità dei sistemi sanitari di far fronte a una latente situazione esplosiva, l'efficacia delle strategie di uscita adottate dai governi e l'allineamento decisionale tra governo centrale, regionale e locale. Quest'ultimo è fondamentale anche perché si collega indissolubilmente alla chiave di ogni strategia di uscita: il comportamento delle persone e la loro reattività nel tempo. L’esperienza italiana nella gestione del COVID-19 ha messo in luce la mancanza di coordinamento a il livello nazionale e regionale.
Finora, in molti paesi con sistemi sanitari decentrati o federali - tra cui Italia, Australia, Germania, Spagna e Stati Uniti - si sono ottenuti risultati contrastanti che hanno rivelato i limiti piuttosto che le virtù del decentramento. In Italia e in Spagna il blame game è rivolto in particolare all'amministrazione centrale dalle Regioni. Esse rivendicano una maggiore flessibilità nell’uscita, in gran parte per ragioni economiche, che però ha già portato a una disastrosa strategia iniziale di prevenzione e contenimento. Abbiamo osservato una rapida escalation verso misure di contenimento più restrittive, mai viste dal secondo dopoguerra, anche per le Regioni in cui il tasso di contagio epidemico era ben al di sotto del tasso di contagio statisticamente critico dell'1,0.
Per comprendere la necessità di un forte allineamento a diversi livelli, guardiamo a tre regioni italiane con profili demografici molto simili e con i migliori sistemi sanitari: Lombardia, Veneto ed Emilia-Romagna. Come previsto dalla Costituzione, ogni Regione ha risposto autonomamente all'emergenza, attuando le proprie politiche sanitarie, le quali hanno condotto a risultati diversi. Il bilancio dei decessi fornisce una chiara indicazione: il 3 maggio la Lombardia ha registrato 14.231 morti, l'Emilia-Romagna 3.642 e il Veneto 1.516. Nel resto del paese, la Toscana ha riportato 872 decessi, il Lazio 508 e la Puglia 424. Quasi la metà dei decessi è concentrato in Lombardia.
Il sistema sanitario italiano
A partire dal 2001, le regioni hanno gradualmente acquisito autonomia e ampliato il loro ruolo e le loro competenze nella gestione dell'erogazione dei servizi sanitari. Questo processo ha portato ad una deriva regionale. Venti sistemi sanitari diversi (uno per regione) determinano un accesso ai servizi sanitari profondamente diversificato.
L'Emilia Romagna ha messo in atto un mix di investimenti pubblici e privati, profit e no profit, sotto la stretta direzione del sistema pubblico. Ciò ha prodotto un sistema di servizi diffusi e fortemente collegati tra loro, principalmente a livello distrettuale. La regione ha infatti investito risorse nella sanità territoriale e sociale attraverso 107 ospedali di comunità (Case della Salute) per 4,46 milioni di abitanti.
Il Veneto ha investito nell'assistenza territoriale per servire circa 4,06 milioni di abitanti con forme complesse di integrazione delle cure primarie e strutture di ricovero intermedio (ospedali territoriali, unità territoriali di riabilitazione e case di cura per malati terminali).
La Lombardia ha perseguito un modello basato sulla concorrenza tra il settore pubblico e quello privato, equiparando le due tipologie di strutture. Queste ultime sono state accreditate nel sistema regionale. Uno studio di Sartor, su dati del 2017, mostra che il 50% del totale delle strutture sanitarie lombarde è privato. Il settore privato ha investito molto sui policlinici, sfruttando più ampi margini di profitto dell’assistenza ospedaliera specialistica rispetto a quella territoriale per la cura di malattie croniche. In tal modo è stata perseguita un’ottica di efficienza attraverso economie di scala e di scopo. Il sistema lombardo ha ottenuto risultati eccezionali sia per trattamenti acuti che cronici. Tuttavia, il sistema ha investito poco nella copertura territoriale. Esistono solo 27 autorità sanitarie locali che servono 10,06 milioni di abitanti.
Corona virus: differenze nella risposta e nei risultati delle diverse regioni
Considerando il numero di tamponi per 1.000 abitanti al 3 maggio, il Veneto ha effettuato 85 tamponi, mentre la Lombardia e l'Emilia-Romagna rispettivamente 41 e 40. La Toscana ha effettuato 40 tamponi ogni 1.000 abitanti nonostante abbia solo un terzo dei casi confermati rispetto a quelli dell’ Emilia Romagna e 1/10 rispetto a quelli della Lombardia.

Il Veneto ha risposto all’emergenza COVID con una strategia d’attacco, che può essere paragonata a quelle della Corea del Sud, dell'Islanda e di Singapore: test per casi sintomatici e asintomatici, tracciamento di potenziali positivi a partire dai casi confermati, diagnosi e cura a domicilio. Infine, sono stati messi in atto strategie per proteggere il personale sanitario e altri lavoratori essenziali.
L'Emilia Romagna ha inizialmente subito il colpo. In seguito, la regione ha introdotto la terapia farmacologica per curare i pazienti positivi a domicilio, impedendo l'arrivo in ospedale in condizioni gravi. Inoltre, il 27 marzo è stato lanciato un piano che prevede 5.000 tamponi al giorno per estendere il monitoraggio alle categorie a rischio, a partire dagli operatori sanitari e socio-sanitari. Sono stati introdotti anche test drive-through (esecuzione dei tamponi senza scendere dall'auto) per monitorare i pazienti al termine della quarantena.
La Lombardia ha optato per un approccio più conservativo, concentrandosi su pazienti con sintomi evidenti che sono stati ricoverati negli ospedali. In un'intervista, Cristanti ha sostenuto che la mancanza di una strategia che prevedesse test domiciliari ha contribuito al collasso del sistema sanitario lombardo a livello locale. Questo spiegherebbe anche perché il tasso di mortalità è significativamente più alto di quello di altre regioni (18% contro il 13% dell'Emilia-Romagna e il 7% del Veneto). In effetti, il numero di persone contagiate è molto più elevato, ma i molti casi non vengono individuati. In Lombardia sono più di 5.000 gli operatori sanitari contagiati.
Perché è fondamentale guardare alle statistiche regionali piuttosto che a quelle nazionali?
Un interessante contributo di Maltagliati dimostra che anche se in ogni focolaio regionale l'epidemia segue un andamento esponenziale, nel complesso la "somma" dei focolai epidemici può avere un'evoluzione differente e non lineare. Come si evince dal grafico sottostante, il tasso di mortalità della Lombardia è diverso rispetto alle altre regioni come Emilia Romagna e Veneto. I dati regionali, quindi, raccontano una storia diversa rispetto a quelli nazionali.

Le differenze tra gli approcci e le risposte dei vari governi regionali all’emergenza e i risultati ottenuti suggeriscono che l'impatto del Covid19 è studiato meglio a livello regionale. Alla luce delle attuali discussioni in corso sulle strategie di uscita ottimali, la flessibilità regionale o locale è fondamentale. Non solo dal punto di vista epidemiologico, ma anche per sostenere risposte efficaci e ridurre il rischio di altre ondate nel tempo.
Marcello Antonini, PhD Candidate, University of Newcastle
Chiara Berardi, PhD Candidate, University of Newcastle
Prof Francesco Paolucci, PhD, University of Newcastle & Università di Bologna
4 maggio 2020
© QS Edizioni - Riproduzione riservata