Gentile Direttore,
la Corte dei conti, con la recente relazione al Parlamento sulla gestione dei servizi sanitari regionali (deliberazione n.4/SEZAUT/2024/FRG del 14 marzo 2024) ha certificato ciò che è noto da tempo. E cioè, che la spesa pubblica del nostro servizio sanitario è sensibilmente inferiore a quella di altri Paesi europei, soprattutto di Francia e Germania, in rapporto al prodotto interno lordo. Il dato è incontestabile, ma, per orientare le decisioni del governo verso un riallineamento dei valori, merita un’analisi più articolata e precisa.
In primo luogo, il rapporto più corretto non è tra PIL e spesa totali, ma tra quote capitarie, come mostra la seguente tabella:
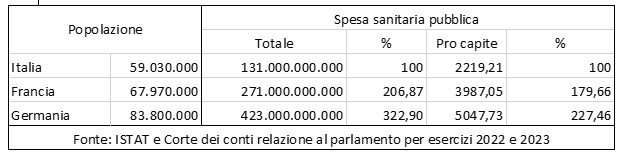
Come si può constatare, le differenze in valore totale del PIL sono negative per l’Italia di circa il 107 % rispetto alla Francia e al 223% rispetto alla Germania. Ma le distanze si accorciano sensibilmente a circa 80% e 127%, rispettivamente, se si tiene conto dei valori capitari. E ciò perché mentre le popolazioni di Francia e Germania crescono leggermente o sono stazionarie la popolazione italiana diminuisce.
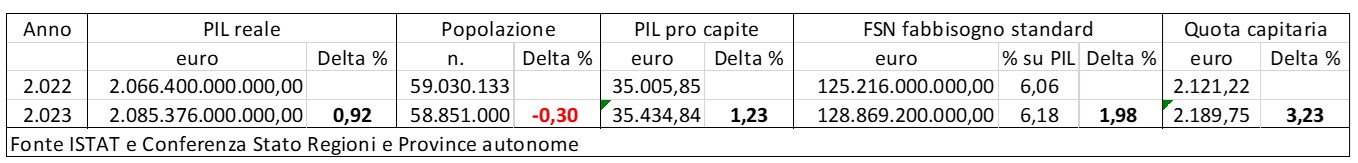
È analogo il ragionamento, se si vuole determinare di quanto sia stato effettivamente incrementato il fondo sanitario italiano tra il 2022 e il 2023. La tabella che segue ci dice che sebbene il PIL sia cresciuto dello 0,9%, il fabbisogno standard finanziato dal governo è cresciuto di una percentuale più che doppia e la quota capitaria di una percentuale più che tripla, sebbene inferiore al tasso di inflazione, perché la popolazione è diminuita dello 0,3%. Il che smentisce che sia in atto un disegno del governo per definanziare il servizio pubblico.
Un secondo fattore discriminante è dato dal modello di servizio sanitario: universalistico sistema Beveridge quello italiano, assicurativo sistema Bismark quelli francese e tedesco. Questi ultimi due sono in genere ritenuti meno adatti del primo a realizzare economie di scala. L’impatto economico delle differenze organizzative è di difficile quantificazione e richiederebbe lo studio approfondito in sedi scientifiche qualificate.
Ma il problema c’è, se il “Rapporto finale di Meridiano Sanità, Le coordinate della salute, ottobre 2006”, di The European House Ambrosetti, per la Francia rilevava: “Il problema al centro del dibattito, però, [nonostante l’efficacia del sistema] è quello del controllo della spesa. La Francia infatti è tra i paesi europei che spendono di più in sanità sia in termini di spesa sul PIL, che in valore assoluto pro-capite”. E per la Germania affermava: “Il maggior problema del sistema sanitario tedesco, da diversi anni, è quello dell’elevato livello della spesa sanitaria” a causa “della diffusa mancanza di efficienza”. In termini analoghi si esprime il rapporto AIOP Giovani e LUISS Businnes School 2016 su “L’evoluzione dei servizi sanitari internazionali a confronto”. E, ovvio, vi sono le diseconomie dell’organizzazione dell’offerta sanitaria italiana da indagare e correggere.
Un terzo campo di indagine è il confronto della tipologia e del livello di prestazioni garantite dai diversi servizi sanitari. Nel dossier di documentazione della Camera dei deputati 27 giugno 2013 (serie appunti n. 54) su “I sistemi sanitari in Francia, Germania, Regno Unito e Spagna e le relative modalità di finanziamento”, si legge, per esempio, che “L’Assurance Maladie rimborsa i soggiorni in ospedale e le soins de ville (consulti, visite, terapie mediche, farmaci, analisi biologiche, esami), oltre a versare le indennità giornaliere a compensazione della perdita di salario dovuta all’interruzione dell’attività lavorativa”. Indennità che in Italia gravano su fondi di assistenza sociale distinti dal fondo sanitario nazionale.
Un quarto campo di studio è quello delle deduzioni fiscali per la spesa sanitaria direttamente sostenuta dalle famiglie, che non è detto siano omogenee in tutti gli Stati UE. Questa spesa fiscale italiana, in effetti, è una integrazione del finanziamento del servizio sanitario che va sotto il nome di fabbisogno standard, ma non viene mai calcolata.
Concludendo. La spesa pubblica sanitaria italiana è – indiscutibilmente – minore della media UE e il Servizio sanitario soffre della insufficienza delle risorse. Le decisioni che il governo dovrebbe adottare, però, non possono prendere a base il solo rapporto col PIL.
Nella prassi italiana ed internazionale non vi sono standard teorici costruiti per essere universalmente applicati alle attività sanitarie. Questo perché la classificazione delle attività non è uniforme a livello internazionale. In alcuni casi (Olanda, per esempio) sono classificate come ospedaliere attività che nell’ordinamento italiano afferiscono all’assistenza residenziale; in altri casi il medico di famiglia assiste anche le classi di età pediatriche, mentre in Italia gli assistiti fino a 14/16 anni sono affidati a pediatri. In altri casi ancora la separazione tra acquirente e fornitore dei servizi sanitari (Inghilterra, per esempio) determina accessi ai servizi sanitari pubblici in misura differente a quella italiana. Gli acquirenti in UK sono incentivati a curare direttamente più di quanto non facciano in Italia i medici di famiglia, del tutto deresponsabilizzati riguardo al controllo della spesa sanitaria. Gli standard, dunque, e i conseguenti finanziamenti riflettono le esperienze e, per queste ragioni, sono valori cui tendere ceteris paribus e non valori da applicare sistematicamente, come se fossero parametri.
Nel dibattito corrente sulla crisi del servizio sanitario nazionale sta sempre più emergendo la consapevolezza che, per risolvere la crisi, sia necessario ma non sufficiente l’aumento delle risorse. Non ci si può limitare a rattoppi superficiali di un tessuto logorato. Occorre un disegno organico di riforma, un Piano sanitario nazionale che affronti con realismo le molte questioni aperte e applichi soluzioni guidate da una visione strategica profonda e innovativa.
Nicola Rosato,
Analista economico della Pubblica Amministrazione




















