
Sanità pubblica, Pandemia e PNRR: le criticità esistenti …

Malattie infettive emergenti e riemergenti …
Anthony Fauci nel suo articolo di commiato, pubblicato di recente su “The New England Journal of Medicine” del 1° dicembre di quest’anno, titolato “Non è finita finché non è finita… ma non è mai finita — Malattie infettive emergenti e riemergenti” afferma:
“Se qualcuno avesse qualche dubbio sulla natura dinamica delle malattie infettive, per estensione, la disciplina delle malattie infettive, la nostra esperienza nei quattro decenni trascorsi dal riconoscimento dell’AIDS avrebbe dovuto dissipare completamente tale scetticismo.
Oggi non c’è motivo di credere che la minaccia delle infezioni emergenti diminuirà, poiché le loro cause sottostanti sono presenti e molto probabilmente in aumento. L’emergere di nuove infezioni e il riemergere di quelle vecchie sono in gran parte il risultato delle interazioni umane e dell’invasione della natura. Man mano che le società umane si espandono in un mondo progressivamente interconnesso e l’interfaccia uomo-animale viene perturbata, si creano opportunità, spesso aiutate dai cambiamenti climatici, per far emergere agenti infettivi instabili, saltare specie e in alcuni casi adattarsi per diffondersi tra gli esseri umani … Oltre all’ovvia necessità di continuare a migliorare le nostre capacità di affrontare malattie infettive consolidate come la malaria e la tubercolosi, tra le altre, è ormai chiaro che le malattie infettive emergenti rappresentano davvero una sfida perpetua. Come disse una volta uno dei miei esperti preferiti, Yogi Berra: “Non è finita finché non è finita”.
Come è noto e già da noi affermato in altri articoli apparsi su questa testata alcuni ricercatori (virologi e infettivologi) avevano messo in all’arme le istituzioni internazionali e la comunità scientifica su possibili zoonosi, ovvero salto di specie da animali a uomo sul tipo della SARS …
Esistevano studi e ricerche già nel 2019 che paventavano per i gravi cambiamenti climatici e nell’ambiente il realizzarsi di «condizioni perfette» per lo sviluppo di zoonosi …
Alla fine è arrivato Covid-19 corona virus mutante (ha già avuto decine di modificazioni dal suo insorgere). Oggi è ormai una pandemia e dobbiamo nostro malgrado conviversi a lungo. Saranno più «ondate» …. Dobbiamo comunque finire di conoscerla e imparare come curarla …. Con i vaccini per ora abbaiamo operato dal versante della prevenzione …. Abbiamo ancora un percorso in salita.
Cosa abbiamo capito all’inizio della pandemia …
Abbiamo capito però alcune cose fondamentali sin dalle settimane iniziali della pandemia:
- Se non c’è una sanità pubblica universalistica il prezzo che possono pagare le comunità di fronte a pandemie simili e ricorrenti può essere enorme;
- Dovremo convivere con il virus per lungo tempo prima che, speriamo, “endemizzi” e dobbiamo monitorare i contagiati asintomatici e sintomatici, per ora non è certa l’immunizzazione anche se alcuni primi studi sembrano essere positivi;
- Dobbiamo ripensare l’organizzazione dei servizi ospedalieri in poli dedicati e specializzati per governare i contagiati gravi;
- Dobbiamo mettere in piedi servizi territoriali di prevenzione e cura secondo logiche di prossimità, seppur ripensate tenendo conto che sarà necessaria la dotazione al personale di dispositivi e strumentazioni diagnostici adeguati e tempestivi;
- Dobbiamo dotarci di “Piani di Emergenza per pandemie” con procedure specifiche di gestione degli screening e percorsi dedicati e strutture dedicate per la assistenza e la cura;
- Avere procedure di Lockdown per “mitigare” lo sviluppo delle pandemie e consentire ai SSN e SSR di dispiegare nei tempi giusti le loro risorse;
- Dobbiamo ripensare i percorsi di formazione di medici e infermieri e delle altre professioni sanitarie in funzione di una stima dei bisogni di assistenza e di turn over effettivo, riprogrammando i volumi delle iscrizioni necessarie nei corsi di laurea;
- Dotarci di base dati epidemiologici condivisi tra Ministero/ISS/AGENAS/CNR/Centri di Ricerca pubblici/IRCCS/Policlinici Universitari/Regioni/ARS in network con reti analoghe in Europa e a livello globale sia per sviluppare studi specifici, che per condividere le conoscenze, i risultati e trovare strategie e percorsi di cura appropriati e efficaci a costi sostenibili fuori da una logica solo profit.
La “Positon Paper” ASIQUAS 2022
Come ASIQUAS, Associazione Italiana per la Qualità dell’Assistenza Sanitaria e Sociale, già SIQUAS VRQ, abbiamo ribadito nella nostra ultima “Position Paper” 2022 la necessità per resistere e mitigare all’impatto della pandemia Covid-19 di affermare nuovi modelli di assistenza, di appropriatezza e di accreditamento, basati su:
- Centralità di un Servizio Sanitario Nazionale universale ed equo;
- Conoscenza dei bisogni reali delle popolazioni in divenire e loro dimensionamento per peso e volumi;
- Ridefinizione dei modelli regolativi degli ospedali che ancora sono quelli della Legge Mariotti del 1968 anche se successivamente modificata e implementata dal Decreto 70;
- Sviluppo delle strutture intermedie sia specialistiche che generaliste in una ottica di filiere assistenziali pubblico/privato con una modellizzazione uniforme tipo quella individuata con il Tavolo Re.Se.T Ministero/AGENAS/Regioni;
- Riorganizzazione dei servizi delle cure primarie, loro potenziamento e integrazione con quelli territoriali della ASL, rafforzamento dei Distretti e loro connotazione come “Agenzie di tutela della popolazione” dei territori;
- Riorganizzazione dei Corsi di Laurea di Medicina e di specialità, di Scienze Infermieristiche e delle altre professioni sanitarie con migliori approfondimenti ed esperienze di sanità pubblica e di intervento sociosanitario e con tempo di apprendimento dedicato a sviluppare nozioni adeguate su cosa significa il lavoro in equipe, la gestione dei gruppi e dei conflitti, in cosa consiste la leadership, come si coltivano l’empowerment, le relazioni empatiche tra operatori/pazienti, come si curano aspetti cruciali quali informazione e comunicazione all’interno delle organizzazioni e con gli stakeholder;
- Creazione di flussi informativi adeguati uniformi a livello nazionale cogestiti con le Regioni, ma con una cabina di regia unica che garantisca il coordinamento degli interventi in caso di pandemie tramite anche la definizione di Linee Guida e Procedure dedicate come per le maxi emergenze.
Per altro siamo consapevoli che in un contesto emergenziale il termine “appropriatezza” comporta alcune specificazioni:
- Come possono essere appropriate cure senza presidi farmacologici specifici e dedicati (vaccini) o altrimenti come si possono usare con livelli adeguati di cure “evidence based” quando l’utilità la si verifica empiricamente nell’epidemia in essere?
- Come si possono definire percorsi dedicati, procedure assistenziali e, al limite, PDTA specifici con le conoscenze attualmente disponibili e come aggiornarli progressivamente con il consolidamento delle esperienze?
- Con quali flussi informativi si possono seguire gli sviluppi della pandemia sia a livello nazionale e regionale, che a livello locale con matrici di indicatori e standard condivisi?
- Quali competenze tecniche, professionali e relazionali devono acquisire gli operatori che sono chiamati a operare sui pazienti COVID-19?
Infine come ogni pandemia l’impatto sulla popolazione richiede diversi livelli di risposta da parte dei SSR e delle aziende sanitaria sia ASL che aziende ospedaliere:
- Bassa Complessità Assistenziale: per i pazienti asintomatici dopo la loro individuazione tramite tamponi, esami sierologici o altro e tramite la tracciabilità dei loro spostamenti e contatti prima della verifica della loro positività (risposta dei Servizi di Prevenzione delle ASL, dei MMG e degli specialisti territoriali);
- Media Complessità Assistenziale: per i pazienti sintomatici precoci e non gravi da gestire in strutture di quarantena con vigilanza sanitaria e/o a domicilio con segregazione volontaria, ma assistita e/o risposta delle UDI dedicate, di strutture residenziali assistite specialistiche dedicate, di domiciliarità volontaria (risposta dei Servizi di Prevenzione delle ASL, dei MMG, delle UDI e dei CAD/ADI dedicati);
- Alta Complessità Assistenziale: per i pazienti sintomatici gravi, spesso i soggetti più fragili per la presenza di una o più malattie, che hanno necessità di ricovero in ospedale e, in alcuni casi, di cure intensive (risposta dei Servizi Ospedalieri, in particolare unità di cura semintensive o di rianimazioni).
Quindi anche le “risposte” dei SSR dovrebbero essere basate su una analisi della casistica pandemica e calibrati in modo opportuno … almeno dovrebbero …
Policy necessarie e loro strutturazione …
Pertanto qualunque policy attivabile a livello nazionale e/o regionale comporta una necessaria “visione” sistemica e deve riguardare i SSR nella loro totalità sia come presenze ospedaliere che territoriali e di cure primarie. Il PNRR è un’irrepetibile occasione di rinnovamento e qualificazione della sanità nel nostro Paese a condizione che vi sa una volontà politica di ridare centralità alla sanità pubblica come riferimento per la gestione dei servizi a fronte di una analisi in progress dei bisogni di salute della popolazione.
È necessario affrontare il tema delle risorse umane della sanità e trovare le dotazioni finanziarie adeguate al loro inserimento nei servizi dei SSR, risolvendo criticità legate al precariato, al lavoro in “outsourcing”, al “conto terzismo”, ai “medici a gettone” e a tutte le atre forme e contratti “atipici” esistenti in sanità e nel sociosanitario.
Le dotazioni finanziarie per il SSN ei SSR devono essere riportati, dopo anni di tagli e di ridimensionamenti strutturali e di personale, ad importi congrui, tenendo conto anche dei livelli di spesa di altri Paesi UE con cui ci confrontiamo sui livelli di performance dei rispettivi sistemi sanitari, vedi Germania e Francia, che sono oltre l’8% del loro PIL.
Il NADEF invece riporta il livello della spesa pubblica ai livelli precedenti al 2019, senza considerare l’urgenza di consolidare il PNRR stesso. Il gap con la media UE della spesa pro capite rimane consistente. È prevista una incidenza sul PIL tendenziale che torna a circa il 6% in un contesto di invecchiamento progressivo della popolazione e di denatalità. Queste “tendenze” obiettive sono note ai legislatori? Penso di si ….
Valutazione e monitoraggio …
Il PNRR necessita di un monitoraggio condiviso tra stakeholder istituzionali e società civile. Bisogna evitare assolutamente che gli investimenti previsti vengano poi gestiti da soggetti privati profit in una logica di accentuazione delle diseguaglianze sociali e di salute nel Paese. Si stanno attivando diverse reti associative, Fondazioni e Istituti di Ricerca e il loro coordinamento può essere un utile contributo per dare trasparenza alla gestione del PNRR stesso.
Il tema salute richiederebbe policy integrate su ambiente, lavoro, imprese, servizi, clima, agricoltura e ambiente in una logica di “one-health” ormai considerata imprescindibile.
La definizione di “One Health è un approccio integrato e unificante che mira ad equilibrare e ottimizzare in modo sostenibile la salute di persone, animali ed ecosistemi. Riconosce che la salute dell’uomo, degli animali domestici e selvatici, delle piante e dell’ambiente in generale (ecosistemi inclusi) sono strettamente collegati e interdipendenti. L’approccio One Health spinge molteplici settori, discipline e comunità a vari livelli della società a lavorare insieme per promuovere il benessere e affrontare le minacce per la salute e gli ecosistemi, affrontando al tempo stesso la necessità comune di acqua pulita, energia e aria, alimenti sicuri e nutrienti, contrastando il cambiamento climatico e contribuendo allo sviluppo sostenibile”. [One Health High-Level Expert Panel (OHHLEP), Annual Report 2021].
La nostra realtà attuale, le criticità del PNRR:
1. Timing ravvicinato ….
Da aprile 2021 a fine 2026 occorre implementare tutti gli obiettivi previsti in concreto;
Mentre la Cabina di Regia Nazionale (Presidenza Consiglio dei Ministri, Ministeri afferenti e Enti nazionali) fino ad ora hanno rispettato le scadenze previste, ora che si va più sui singoli contesti viene fuori la difficoltà delle amministrazioni pubbliche, in particolare i Comuni, a mettere a terra i cantieri previsti.
Divere Regioni hanno fatto gare per acquisire tramite società di progettazione terze le competenze necessarie a supporto degli Enti Locali. Basterà?
2. Sbilancio costi/finanziamenti per realizzare i nuovi servizi territoriali
I finanziamenti erogati o erogabili dalla UE sono per 2/3 da restituire anche se con tassi bassi … Però c’è anche uno sbilancio da finanziare per completare le coperture previste pari a €. 1399.000.000,00. Non sono previsti finanziamenti UE per nuovo personale, solo formazione di 300.000 operatori sanitari e sociosanitari e 5.000 middle manager che dovranno gestire le nuove strutture previste, ovvero, i nuovi Distretti, le Case della Comunità, gli Ospedali di Comunità e le COT e poi per attivare gli Infermieri di Comunità.
Gli investimenti in tecnologie hanno sempre una componente “lobour saving”, ma non è scontata sia tenendo conto della ormai cronica mancanza di personale nei SSR e in specie nelle Regioni meridionali del nostro Paese …
3. Numero abnorme di prestazioni e ricoveri saltati nel 2019 e 2020
Nei primi due anni di pandemia il numero dei ricoveri urgenti saltati è di circa -554.000 e i ricoveri programmati -747.000 per un totale di circa 1.301.000 ricoveri.
Anche le prestazioni di diagnostica (ambulatoriale, laboratoristica, riabilitativa e terapeutica) ha visto un volume abnorme di riduzione paria a – 144.563.000.000.
Nel recente rapporto PNE di AGENAS, presentato ieri a Roma, nel 2021 i ricoveri urgenti sul 2020 sono in recupero con un +501.158, ma quelli programmati sono ancora sotto del -16% sui valori prepandemici. Tutte prestazione da recuperare, o quasi, in quanto si stima un 30% di prestazioni “inappropriate” utilmente perse dai SSR, ma questo non giustifica una non dotazione adeguata dei SSR, altrimenti è una enorme “prateria” prestazionale offerta alla sanità privata qualsivoglia definita ….
4. Riduzione dei PL ospedalieri in Italia.
Siamo a 275 per 100.000 abitanti/residenti … Siamo il “grande” Paese UE che ha ridotto di più i PL ospedalieri, tuti sul versante “pubblico”, mentre la sanità privata è negli anni rimasta costante, chissà come mai. Vedi la tabella seguente fonte Rapporto OASI su dati Ministero della Salute. Dopo il 2007 la tendenza è continuata costante e inesorabile ….
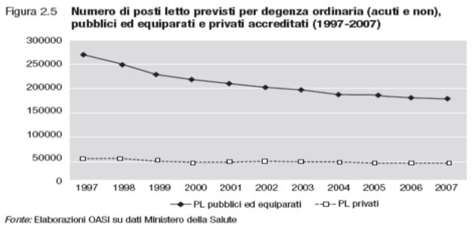
Sicuramente vi era una ridondanza, ma ora siamo sottodimensionati e non garantiamo più gli accessi dei pazienti ai servizi ospedalieri. La riduzione dei “Pronto Soccorso” è stata drastica e ha inciso sui livelli di protezione delle popolazioni in un Paese che ha un enorme problema di orografia e viabilità, nonché di invecchiamento con conseguenti fragilità, cronicità, multi cronicità, etc. …
5. Manca il personale …
- I medici ospedalieri …
Per il blocco del turnover scattato dal 2005 (art. 1 comma 198) con il governo Berlusconi 2 e proseguito con tutti i governi successivi, come media a livello nazionale, su 100 medici andati in pensione, 10 non sono stati sostituiti. In Regioni come il Lazio, la Sicilia e la Campania il numero è salito a 31.
Il Ministero della Salute non ha tenuto conto di quanti medici uscivano dal SSN per quiescenza formandone un numero adeguato a garantire il ricambio. Pertanto tra il 2015 e il 2022 il saldo negativo tra pensionati e nuovi specialisti è stato di 15.585. Come è noto per formare uno specialista sono necessari 4-5 anni.
Fino al 2024 pagheremo le conseguenze di una programmazione inadeguata e forse voluta …
Il saldo tra pensionati e nuovi specialisti per il 2022 e il 2023 è negativo: meno 1.189 …
Su 103.092 medici ospedalieri ad oggi, nei prossimi 5 anni andranno in quiescenza in 29.331.
Con il blocco del turnover il 10% non è stato sostituito, quindi mancano almeno altri 13 mila.
Il fabbisogno è quantificabile al 2027 pari a 42.331 ospedalieri mancanti …
Se prendiamo i contratti di specialità previsti con atti successivi tra il 2017/18 e il 2021/2022 (da 6.200 a 14.378 l’anno), abbiamo un possibile totale teorico pari a 62.350.
Di solito almeno un 10% non finisce gli studi e un altro 25% non resta a lavorare nel SSN, vuol dire che per gli ospedali pubblici al 2027 dovremmo avere 42.086 specialisti.
Il rapporto uscite/entrate dovrebbe essere in equilibrio. Se tutto funziona come dovrebbe ….
Intanto con gli interventi straordinari per la pandemia sono stati assunti a tempo indeterminato 1.350 medici più 9.409 a tempo determinato fino a dicembre 2022, che, se saranno stabilizzati, aiuteranno a perseguire l’obiettivo di fabbisogno al 2027.
Altro problema: i concorsi per le scuole di specialità in medicina d’emergenza e urgenza per il 57% dei posti non sono coperti; lo stesso per anestesia e rianimazione per il 17%; in Radioterapia per il 74% …
Per risolvere il problema il Ministero della Salute e il MIUR dovrebbero bilanciare l’offerta riducendo i posti nelle specialità più richieste … Ma non basta …
10 anni fa avevamo classi di età di diciottenni che uscivano dalle scuole dell’obbligo pari a circa 1.000.000 di unità, oggi si sono ridotti con la denatalità a circa 500.000, inoltre abbiamo il primato europeo dei giovani Neet, che NON studiano e NON lavorano. Tutte le Regioni italiane superano l’incidenza media dei Neet in Europa che è pari al 15% dei giovani. Nel sud Italia arriviamo al 39% …
Per attrarre questi diciottenni vanno previsti nuovi livelli retributivi per restituire attrattività al lavoro in ospedale e bloccare il fenomeno della fuga dei medici, nel 2021 si sono licenziati in 2.886.
FNOMCeO in un suo documento presentato ieri a Roma denuncia il rischio che 100.000 medici possano lasciare il SSN nei prossimi anni per i differenziali di trattamento economico con la sanità privata e gli altri Paesi UE e per i carichi di lavoro ormai difficilmente sostenibili.
Fonte dati la Federazione Europea dei medici specialisti nel 2017 in Italia gli ospedalieri guadagno poco più di 80 mila euro lordi, contro gli 85 mila degli specialisti francesi, i 130 mila dei colleghi inglesi e i 150 mila dei tedeschi …
- Gli Infermieri ……
Gli Infermieri in organico sono attualmente 264.000 e di questi 21.000 andranno in quiescenza, mentre ne mancano già 13.000 per coprire i buchi di organico.
Stando alla programmazione dei Corsi di Laurea in Scienze Infermieristiche al 2027 completeranno la formazione in 61.760. Per quella data, un anno dopo la conclusione prevista del PNRR, dovremmo coprire la richiesta necessaria per fare funzionare ospedali e case di comunità. Saremo fuori termine?
Inoltre sappiamo che per ogni medico servirebbero dagli 8 ai 9/10 infermieri in specie se si spingerà sullo sviluppo dei servizi territoriali e domiciliari.
Siamo lontani da obiettivi formativi adeguati a questi fabbisogni …
- I Medici di Medicina Generale ….
Oggi abbiamo in servizio 40.250 MMG, ma tra il 2022 e il 2027 ne andranno in quiescenza 11.261, mentre saranno disponibili, a legislazione costante, 13.895 posti per la formazione. Ma sono solo conti sulla carta.
In Lombardia nel febbraio 2022 al corso di formazione per diventare MMG sono stati previsti 626 posti, si sono presentati in 502, hanno accettato in 379, e i frequentanti sono 331, la metà.
Stessa situazione in altre Regioni, vedi la Calabria che “importa” medici cubani ….
La borsa di studio dei neolaureati che si iscrivono ad un Corso di formazione triennale per MMG è pari a €. 11.000 annui, mentre quella per le Scuole di Specialità è paria € 26.000 annui. Un differenziale molto alto …
Il Legislatore conosce questi differenziali retributivi?
Se si, se non interviene, perché?
6. Limiti strutturali dei SSR …
Quanto sopra determina:
- Significative disparità territoriali nell’erogazione dei servizi, in particolare in termini di prevenzione e assistenza sul territorio;
- Un’inadeguata integrazione tra servizi ospedalieri, servizi territoriali e servizi sociali;
- Tempi di attesa elevati per l’erogazione di alcune prestazioni;
- Una scarsa capacità di conseguire sinergie nella definizione delle strategie di risposta ai rischi ambientali, climatici e sanitari.
L’esperienza della pandemia ha inoltre evidenziato l’importanza di poter contare su un adeguato sfruttamento delle tecnologie più avanzate, su elevate competenze digitali, professionali e manageriali, su nuovi processi per l’erogazione delle prestazioni e delle cure e su un più efficace collegamento fra la ricerca, l’analisi dei dati, le cure e la loro programmazione a livello di sistema.
Le criticità presenti nei SSR e nelle AUSL territoriali attualmente sono le seguenti:
- Diffusione di diversi e non omogenei, né di facile convergenza, sistemi di valutazione dei pazienti complessi tramite scale di valutazione difformi (BIMA, SVAMA, SVAMA D, RUGG’s, etc.):
- Diffusione di sistemi informativi aziendali spesso sviluppati in divenire senza un approccio sistemico e unitario;
- Organizzazione dei servizi territoriali difforme tra Distretti e Distretti a volte anche all’interno della stessa AUSL, in un approccio a “canne d’organo” o “silos” e non di integrazione trasversale e funzionale dei servizi stessi.
7. Dalla logica dei DRG al “value based” …
I sistemi di valorizzazione delle prestazioni vanno rapidamente cambiati passando dai DRG, che comunque devono basarsi su “costi standard italiani”, verso un approccio “value based” legato ai PDTA, ai PAC, ai PAI e al Piano Individuale di Salute, quant’altro possa essere utile “per seguire il percorso del paziente” nei servizi del sistema, valorizzando in modo appropriato le prestazioni che consuma.
Centralità del paziente non è solo un paradigma clinico assistenziale, ma anche economico finanziario.
Il paziente deve essere il “centro di costo” del sistema sanitario e per aiutarlo nei suoi bisogni occorre dare “the right things, to the right patient at the right time in the right place, and getting it right first time”. (Freedman 2004), ovvero, occorre:
- Traguardare Salute e Benessere della collettività, dove pazienti e professionisti sono partner alla pari attraverso la compartecipazione;
- Presa in carico in primo luogo di coloro che hanno maggiori e stringenti bisogni di salute, con efficiente impiego di tutte le abilità e risorse;
- Fare solo ciò che è necessario, né più, né meno, e non “fare del male al paziente”;
- Ridurre le differenze di trattamento, utilizzando pratiche basate sull’evidenza in modo coerente e trasparente.
Considerazioni conclusive …
Quanto sopra definisce un “campo di gioco” difficile e complesso in cui vi è l’urgenza di un coordinamento tra SSR verso modelli organizzativi condivisi a livello nazionale verso cui far convergere l’attuale dispersione esistente che è causa di inappropriatezza, inefficienze, costi dispersi, “zone grigie” nelle gestioni …
Inoltre abbiamo sempre il non risolto rapporto tra sanità “pubblica” e sanità ”integrativa”, che di fatto si “sostituisce” alla sanità “pubblica” in tutti i settori prestazionali in cui i SSR hanno difficoltà di garantire i LEA e le prestazioni diagnostiche e di cura più richieste vuoi per la carenza di personale che di risorse, vuoi per i modelli organizzativi spesso non performanti.
Se a questo aggiungiamo la crisi delle reti di cure primarie e la carenza di personale infermieristico e delle professioni sanitarie, è chiaro che la partita è ancora aperta, ma il “pubblico” scende in campo non con 11 giocatori, ma con 8-9 …
Infine nella Legge di Stabilità 2023, come nelle precedenti dal “Job Acts” in poi, è stata rifinanziata la deducibilità delle polizze assicurative e mutualistiche all’interno del “welfare aziendale” dei CCNL, fino a oltre €. 3.000,00 per singola polizza, che si aggiungono per i dipendenti “garantiti” con CCNL alla quota capitaria da FSN … Facciamo finta di non vedere? In fondo siamo noi a pagare il tutto dalla fiscalità generale ….
Anche su questo versante si continua a finanziare la privatizzazione della sanità complici tutti i “poteri forti” del Paese (Forze politiche, Associazioni datoriali, sindacati, banche, mutue, assicurazioni) …
Sempre a proposito di “diseguaglianze di salute” …
Giorgio Banchieri
Segretario Nazionale ASIQUAS
07 Dicembre 2022
© Riproduzione riservata
Si rischia di trasformare i pazienti in profili. Leone XIV e la rivoluzione digitale nella sanità
Si intitola Magnifica Humanitas ed è la prima enciclica sociale di Papa Leone XIV, pubblicata ieri in occasione del 135° anniversario della Rerum Novarum. Ma il suo cuore pulsante non guarda solo all’Ottocento...
Violenza di genere. Oltre 8.200 vittime accolte in case rifugio e presidi assistenziali, 4.412 i minori
Con la ratifica in Italia della Convenzione del Consiglio d’Europa sulla prevenzione e la lotta contro la violenza sulle donne e contro la violenza domestica (Istanbul, 2011), i Piani nazionali...
Il Piano sanitario nazionale e non sociosanitario: il segno di un errore politico originario
Vi è qualcosa di profondamente rivelatore nel fatto che, dopo quasi vent’anni di assenza programmatoria, lo Stato torni finalmente a dotarsi di un Piano nazionale per il Servizio sanitario e...
Malattie croniche, l’Ocse divide l’Europa in sette profili di rischio. Italia nel gruppo dei Paesi più anziani con alto peso dei tumori
Le malattie non trasmissibili restano il principale banco di prova per i sistemi sanitari europei. Tumori, malattie cardiovascolari, malattie respiratorie croniche e diabete di tipo 2 continuano infatti a rappresentare...

Gli speciali

Sanità digitale per garantire più salute e sostenibilità. Ma servono standard e condivisione
I più letti

Le Poste come i Cup anche in Lombardia. L’annuncio di Bertolaso

Riforma medicina generale. Scotti (Fimmg): “Sbagliato il metodo e il merito. Curare non è una catena di montaggio”

Ebola. Ministero Salute attiva la sorveglianza sui rientri dalla RDC e dall'Uganda. Obbligo di comunicazione per le Ong e i cooperanti

Ebola. L'Oms conferma l'emergenza internazionale: "Rischio alto a livello regionale, 51 casi confermati nella Rdc e due in Uganda"

Disabilità. In Gazzetta Ufficiale il Terzo Piano d’Azione: sette linee di intervento per l'inclusione

Hantavirus. L'Iss fa il punto: "Rischio per l'Italia molto basso, ma attenzione ai roditori"

Hantavirus. Il focolaio sulla nave da crociera e l’Argentina come epicentro silenzioso di un'epidemia che uccide un malato su tre

Aviaria H5N1. Primo caso di trasmissione da gatto domestico a uomo. Lo studio dei Cdc: "Veterinario asintomatico, ma con anticorpi"

Medici di famiglia. Ecco il testo della Riforma Schillaci. Arriva il doppio canale dipendenza-convenzione riformata, specializzazione universitaria e pediatra fino a 18 anni. Le novità

Hantavirus. Dubbi sulle modalità di trasmissione. Nel 2020 uno studio argentino parlava di aerosol




